Implantatversorgung nach Frontzahnverlust
Rekonstruktion eines Alveolarkammdefekts im ästhetisch anspruchsvollen Oberkiefer-Frontzahnbereich
Infolge von Atrophie- und Remodellationsprozessen des Knochens kommt es nach Zahnverlust im Bereich des Alveolarfortsatzes ohne Maßnahmen zur Ridge Preservation zu einem vertikalen und insbesondere einem horizontalen Volumenverlust. Der Verlust an Hart- und Weichgewebe sowie wichtige anatomische Faktoren wie der Biotyp und der Verlauf des Gingivarandes können eine ästhetische Implantatversorgung wie in der Oberkieferfrontzahnregion [1] deutlich erschweren. Die Rekonstruktion des Alveolarfortsatzes und die Implantatversorgung in einem zweizeitigen Protokoll eignen sich sehr gut zur Wiederherstellung eines ausreichend dimensionierten Implantatlagers. Ein mögliches Verfahren zur Augmentation des Alveolarfortsatzes stellt die Bone Lamina-Technik [2] mittels teilentmineralisierter Kortikalismembran xenogenen Ursprungs dar.
Erstveröffentlichung: pip 5/2017; Seiten 8-12
Falldarstellung
Die 27-jährige, gesunde Patientin stellte sich in unserer Praxis mit der Bitte um den Ersatz des fehlenden Zahnes 21 vor. Der Zahn war infolge eines Frontzahntraumas mit Avulsion einige Wochen zuvor verloren gegangen. Nach klinischer und röntgenologischer Diagnostik, Beratung und Aufklärung entschieden wir uns in Absprache mit der Patientin für eine implantatprothetische Versorgung (Abb. 1).
Klinische Untersuchung
Im Rahmen der klinischen Untersuchung fiel der ausgeprägte Weich- und Hartgewebsverlust in regio 21 auf. Durch das Frontzahntrauma war es zum Verlust der bukkalen Knochenlamelle und infolgedessen zu einem ausgeprägten dreidimensionalen Volumenverlust des Alveolarkamms und zu einem Höhenverlust des marginalen Gingivarandes sowie der mesialen und distalen Papille gekommen (Abb. 3, 4). Ein weiterer Faktor, der den Schwierigkeitsgrad der Behandlung erhöhte, war das gingivale Lächeln (gummy smile) der Patientin, welches das faziale Weichgewebe der Oberkieferfrontzähne beim Lächeln exponierte (Abb. 2)
Chirurgisches Vorgehen
Aufgrund der ausgeprägten Defekte im Bereich des Alveolarfortsatzes und der größeren Vorhersagbarkeit wurde ein zweizeitiges chirurgisches Protokoll gewählt. Zunächst sollte ein Aufbau des bukkalen Knochendefekts und anschließend nach einer Einheilphase von drei Monaten die Implantatinsertion erfolgen. Nach Bildung eines Mukoperiostlappens wurde das Ausmaß des knöchernen Defekts der bukkalen Knochenwand sichtbar (Abb. 5, 6). Zum Aufbau des Knochendefekts wurde die Bone Lamina Technik [1] gewählt. Im vorliegenden Fall erfolgte die Defektauffüllung mit autologen Knochenchips aus der regio 38. Die anschließende Abdeckung wurde mit einer porzinen OsteoBiol Soft Cortical Lamina (Osteobiol, Technoss) durchgeführt, die vestibulär mittels zwei Titanpins und palatinal mittels Matratzennaht (Cytoplast 5-0, Cytogenics Biomedical) befestigt wurde. Die Membran wurde im Vorfeld zurechtgeschnitten, um sie im Defektbereich optimal adaptieren zu können (Abb. 7-9). Der Mukoperiostlappen wurde adaptiert und spannungsfrei mit der umgebenden Gingiva vernäht (Cytoplast 5-0, Cytogenics Biomedical, Seralene 6-0, Serag-Wiesner) (Abb. 10).
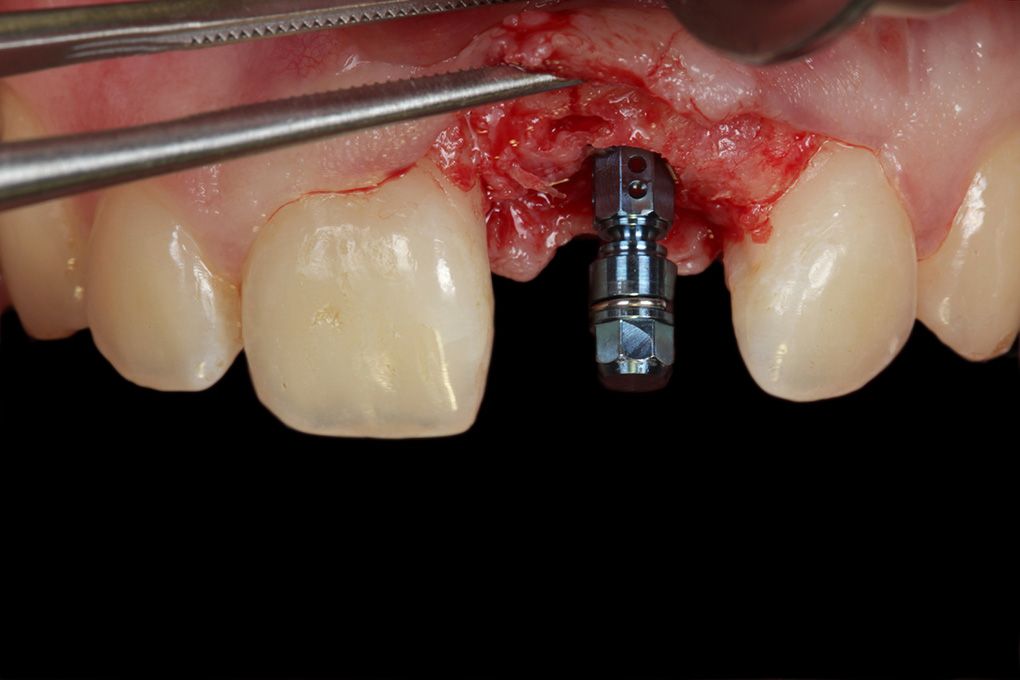
Zum Zeitpunkt der Implantatinsertion, drei Monate nach Augmentation des Alveolarfortsatzes, konnten stabile Weichgewebsverhältnisse beobachtet werden (Abb. 11). Die Implantatinsertion erfolgte unter erneuter Bildung eines Mukoperiostlappens, der minimalinvasiv ohne vertikale Entlastungsschnittegebildet wurde. So wurde das Operationstrauma möglichst gering gehalten und das Weichgewebe geschont. Nach Aufklappung waren der gut durchblutete Alveolarknochen und der deutliche horizontale Volumengewinn im Bereich des Hartgewebes gut erkennbar
(Abb. 12).
Als Implantat wurde ein Bone Level Tapered SLActive Implantat gewählt (Bone Level Tapered, Straumann GmbH). Die Präparation des Implantatbetts und die Implantatinsertion erfolgten nach dem Herstellerprotokoll (Abb. 13-16). Das Implantat wurde mit einem Insertionstorque von 30 Ncm ca. 3,5 mm unterhalb der marginalen Gingiva eingesetzt. Nach Implantatinsertion erfolgte erneut der spannungsfreie Verschluss des Wundbereichs mit mikrorchirurgischer Naht (Abb. 17).
Chirurgisches VorgehenNach drei Monaten gedeckter Einheilung wurde das Implantat mittels der Split Finger-Technik nach Misch freigelegt. Mit dieser Technik kann Weichgewebe von palatinal nach bukkal transferiert werden und im besten Fall eine Rekonstruktion der Papillen erfolgen (Abb. 18, 19). Sechs Wochen nach Freilegung erfolgte die Abformung mit off ener Löff eltechnik mit einem Abformsilikon (Aquasil, Dentsply). Zunächst wurde im Labor (Zahntechnikermeister Pascal Holthaus) ein Wax up des Zahnes hergestellt sowie das Durchtrittsprofi l des Zahnes auf das Modell übertragen (Abb. 20). Anschließend wurde der Gips entsprechend der Einzeichnung radiert, um ein anatomisch ausreichend dimensioniertes und ästhetisches Emergenzprofil zu erhalten (Abb. 21, 22). Anhand eines Silikonschlüssels, der nach Herstellung der Krone in Wachs hergestellt wurde, konnte die Größe des Gerüsts kontrolliert werden, um eine ausreichende Schichtstärke für das Verblendmaterial (CT, Creation) zu gewährleisten (Abb. 23). Die Krone passte sich in Form, Farbe und Ästhetik sehr gut in die Zahnreihe ein (Abb. 24, 25, 27, 28). Röntgenologisch waren auf
der Kontrollaufnahme zum Zeitpunkt des Einsetzens der Krone stabile krestale Knochenverhältnisse zu sehen (Abb. 26). Trotz der schwierigen Voraussetzungen erzielten wir ein in ästhetischer und funktioneller Hinsicht gutes klinisches Ergebnis, das unserer Patientin wieder zu einem schönen und entspannten Lächeln verhelfen konnte (Abb. 29). Aufgrund regelmäßiger Proh-
pylaxe-Recalls und exzellenter Mitarbeit der Patientin zeigt sich drei Jahre nach der Eingliederung ein sowohl klinisch als auch röntgenologisch stabiles Ergebnis.

