botiss mucoderm® ile yumuşak doku büyütme
Almanya'da Hamburg'da Kasım 2016'da yapılan 1. Uluslararası Uzmanlar Toplantısından Bulgular
26 Kasım 2016 tarihinde Hamburg'da yapılan Alman İmplantoloji Derneğinin (DGI) yıllık toplantısı nedeniyle dental yumuşak doku rekonstrüksiyonu alanında güçlü bir bilimsel ve klinik geçmişi olan önde gelen yedi uzman implant çevresi ve periodontal yumuşak doku yönetiminin güncel durumunu gözden geçirmek üzere biraraya geldiler. Görüşme, özellikle mucoderm® adlı kolajen matriksin klinik uygulaması ve deneyim, yayımlanmış ve hazırlanmakta olan veriler ile otolog yumuşak doku greftleriyle karşılaştırma dahil olmak üzere kullanım sınırlamaları üzerine odaklandı.
Dişlerde resesyon kapama, implant çevresi yumuşak doku kalınlaşması, bağlı mukozanın genişletilmesi ve soket yönetimi dahil tüm dental yumuşak doku takibi alanları tartışıldı. Toplantıya şu uzmanlar davet edilmişti: Prof. Dr. Dr. Adrian Kasaj (Mainz Üniversitesi, Almanya), PD Dr. Dr. Peer Kämmerer (Üniversite Tıp Merkezi Rostock, Almanya), Dr. Raluca Cosgarea (Cluij Üniversitesi-Napocca, Romanya ve Marburg Üniversitesi, Almanya), Dr. Dominiki Chazopoulou (Queen Mary Üniversitesi Londra, Birleşik Krallık), Dr. Attila Horváth (Semmelweis Üniversitesi Budapeşte, Macaristan), Dr. Alessandro Rossi (Milan Üniversitesi, İtalya) ve Dr. Christian Schmitt (Erlangen Üniversitesi, Almanya).
mucoderm® - yumuşak doku rekonstrüksiyonu için tasarlanmış bir aselüler dermal matriks
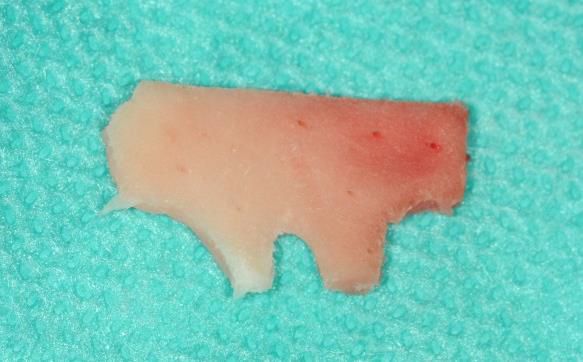
mucoderm® tüm kolajenöz olmayan proteinleri ve hücreleri ve ayrıca olası bakteri ve virüsleri gidermek üzere çok evreli bir saflaştırma sürecinden geçen, domuz dermisinden türetilmiş bir doğal tip I/III kolajen matrikstir. Bu işlem, bağ dokusu hücreleri ve kan damarlarının adezyonu ve göç etmesi için bir iskele görevi gören doğal çapraz bağlantılı bir açık gözenekli kolajen ağdan oluşan üç boyutlu bir stabil matriksle sonuçlanır (Pabst et al. 2015, Pabst et al. 2014). mucoderm® insan dermisine benzer ve implantasyondan sonra etkin bir şekilde revaskülarizasyon gerçekleşip sonrasında hastanın kendi bağ dokusuna kademeli olarak yeniden modellenir. (Barbeck et al. 2015, Rothamel et al. 2014, Ramachandra et al. 2014). Etkinleşmiş göç eden ve çoğalan endotelyal hücrelerden sinyallerle çekilen çevre doku kan damarları, matriks içine doğru büyür. Aynı zamanda fibroblastlar yapışarak matriks üzerine yayılır. mucoderm® degradasyonu ile eşzamanlı olarak yapışan fibroblastların kolajen üretimi, yeni oluşmuş konak bağ dokusunun yaklaşık 6-9 ay içinde tamamen ürünün yerini almasıyla sonuçlanır (Rothamel et al. 2014). mucoderm® böylece revaskülarizasyon ve hızlı yumuşak doku entegrasyonunu destekler ve otolog bağ dokusuna güvenli bir alternatif sunar. Resesyon defektlerinin tedavisi, implant çevresi yumuşak doku kalınlaştırma ve vestibüloplasti gibi çok çeşitli yumuşak doku greftleme vakaları için endikedir (Schmitt et al. 2016, Zafiropoulos et al. 2016, Rossi et al. 2016, Konstantinova et al. 2015, Stricker et al. 2014).
Gingival resesyonların tedavisi
Gingival resesyonlar, aşırı duyarlı diş kökleri veya kök çürüğü olarak ortaya çıkabilen yumuşak doku defektlerinin yaygınlığı ile yüksek oranda ilişkilidir (Sarfati et al. 2010). Kök kapama işlemleri temel olarak, etkilenen dişlerin oral temizliğini kolaylaştırmak ve estetik puanı arttırmak için doku morfolojisini düzeltmek ve bu sayede tutunma kaybı riskini daha da azaltmak için endikedir.
Kolajen matriksle birlikte modifiye koronale kaydırılan tünel (MCAT) tekniğini kullanarak maksiller Miller sınıf I ve sınıf II resesyonların tedavisi üzerine yakın zamanda yayımlanan çalışmalar mucoderm® ürününün otolog subepitel bağ dokusu grefti (SCTG) yerine geçerli bir alternatif olarak önermektedir (Cieslik-Wegemund et al. 2016, Cosgarea et al. 2016). 12 ay iyileşmeden sonra %73,2 ortalama kök kapama değerleri (Cosgarea et al. 2016) ve 6 ay iyileşmeden sonra %91 olarak gözlenmiştir (Cieslik-Wegemund et al. 2016). mucoderm® kullanılarak Miller sınıf III resesyonların başarılı bir şekilde tedavisi ve iyileşmesi de rapor edilmiştir (Cosgarea et al. 2016). Ancak Miller sınıf III için klinik sonuçlar, Miller sınıf I ve II resesyonlardaki sonuçlara göre daha az öngörülebilirdir. Cerrahi prosedür, uygulanan tekniğe daha duyarlı ve mandibüladaki sonuçlar maksillaya kıyasla daha az öngörülebilir, ek olarak kasların ve frenüllerin yerleştirilmesi sonuçları daha olumsuz etkiliyor olsa dahi uzmanlar mandibüler resesyonların mucoderm® ve tünel tekniği ile tedavi edilebileceği konusunda uzlaşmaya varmışlardır. Bu gibi durumlarda mucoderm® kullanımı, ancak grefti örten bir gerilimsiz flep kapama elde edilebiliyorsa düşünülmelidir. Ek olarak tamamlayıcı olarak Emdogain® kullanımı düşünülebilir.
Resesyon kapamada başarılı sonuçları etkileyen, defekt ve hastayla ilişkili faktörler
Uzmanlar periodontal plastik cerrahide mucoderm® kullanıldığında stabil ve öngörülebilir bir sonuç elde etmekte temel faktörlerin (i) matriksin örtücülüğü, (ii) flep tasarımı, (iii) gingival biyotip ve (iv) matriks immobilizasyonu olduğu konusunda fikir birliğine varmışlardır. .
(i) Matriksin örtücülüğü ve (ii) Flep tasarımı
Optimum flep tekniği, kullanılan greftleme materyali değil anatomik duruma ve bölgenin dikkatli değerlendirilmesine bağlıdır (biyotip, mevcut keratinize dokunun genişliği ve miktarı ve resesyon sınıflaması). Uzmanlar grubu flepte yeterli vaskülarizasyonun çok önemli olduğu konusunda hemfikirdir. Revaskülarizasyon, yumuşak doku kalınlığı, flep tasarımı ve flep sabitlemeye çok bağlıdır. Flep tekniği tercihi altta yatan matrikse besin sağlayacak olan üstteki flepin vaskülarizasyonunu sürdürme hedefini temel almalıdır. Yüzeysel bir vestibül olduğu durumlarda modifiye koronale kaydırılmış flep (MCAF) tercih edilebilir. Eğer koronale kaydırılmış flep (CAF) ve MCAF kullanılırsa bir yarı-tam-yarı hazırlığı yapılmalıdır. İlginç olarak mucoderm® ile birlikte iki flep tekniğinin karşılaştırılması estetik ve hasta tatmini açısından MCAF ile üstün sonuçlar gösterirken her iki flep tasarımı başarılı kök kapanmasıyla sonuçlanmıştır (Ahmedbeyli et al. 2015). Prof. Kasaj, matriks için yeterli vasküler beslemeyi sağlayabilmek için greft üzerinde bir yarı veya tam kalınlıkta flep kullanılarak flepin gerilimsiz birincil kapatılmasının çok önemli olduğunu vurgulamıştır.
(iii) Gingival biyotip
Belirtilen flep tekniği açısından gingival biyotipin değerlendirilmesi başarılı bir tedavi sonucu açısından aynı derecede önemlidir çünkü üstteki flepin bir kan kaynağını destekleyecek kadar kalın olması gerekir. Alt çenede ince bir biyotip, kan kaynağının yetersizliği riski ve gerilimsiz kapama elde etmenin zorluğu nedeniyle hassas ve zor bir teknik gerektirir. Yine de ince bir biyotip tek başına mucoderm® kullanımı için bir kontrendikasyon oluşturmaz ama cerrahi işlem daha zordur ve tam kalınlıkta bir flep kullanan bir teknik tercih edilebilir. İnce bir biyotip durumunda flepin ayrılmasını gerektirmediğinden tünel tekniği (MCAT) tercih edilebilir çünkü mucoderm®, kemik ile doğrudan temas edecek şekilde yerleştirilebilir.
(iv) Matriks immobilizasyonu
mucoderm® greftinin immobilizasyonu matriks entegrasyonunu desteklemekte çok önemli diğer bir noktadır. mucoderm® eğer flep tarafından yeterince stabilize edilmemişse erken iyileşme döneminde mikro hareketlerden kaçınmak için matriksin sabitlenmesi/dikilmesi gerekir. Uzmanlar grubu kolajen matriks sabitleme gereksiniminin kullanılan flep tekniğine bağlı olduğunu vurgulamıştır. Mümkünse mucoderm® hematom oluşumundan kaçınmak için periosta da sıkıca dikilmelidir (CAF veya MCAF). Eğer mucoderm® periosta sabitlenemezse flepe sabitlenmelidir. Tünel tekniği kullanılırsa mucoderm® flepin iç bölgelerine sabitlenmelidir.
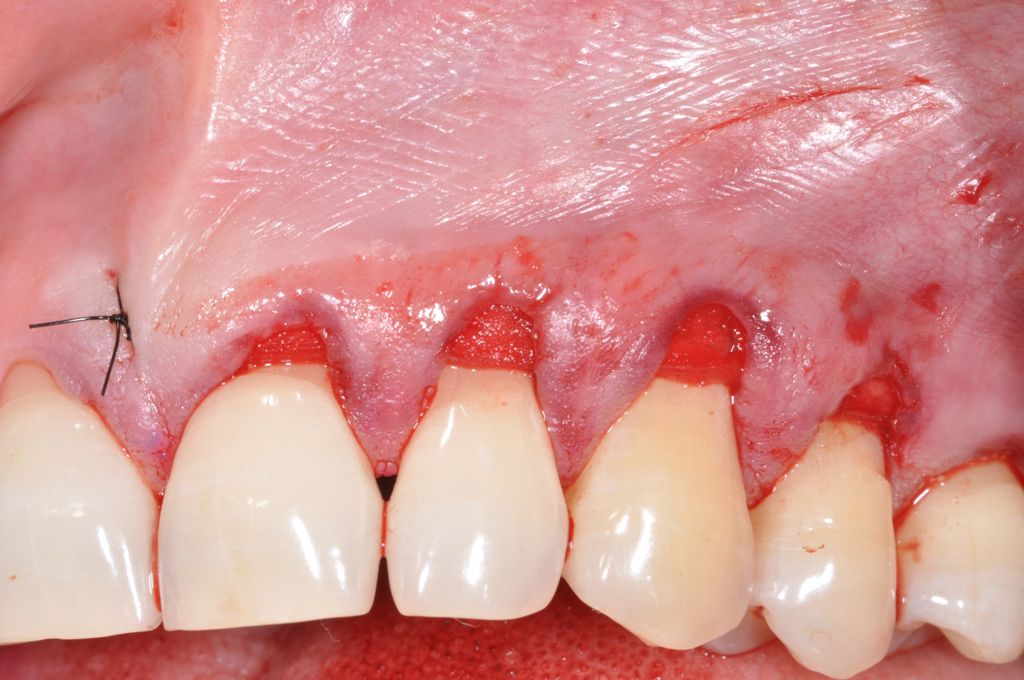
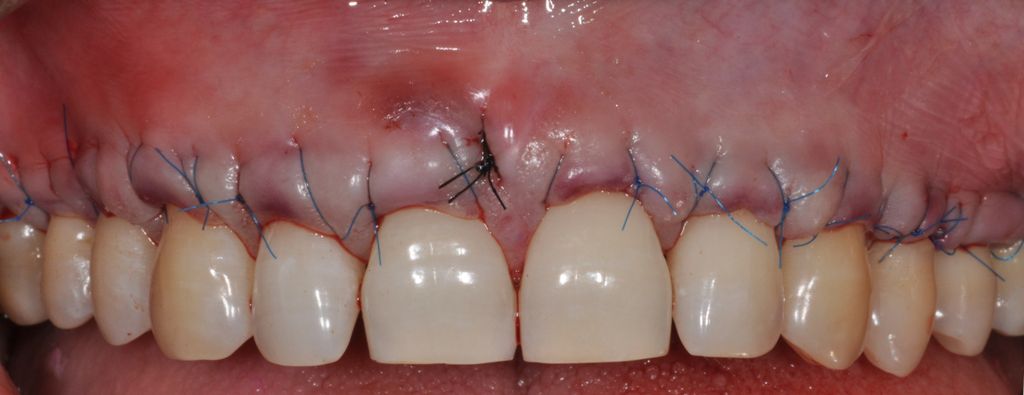
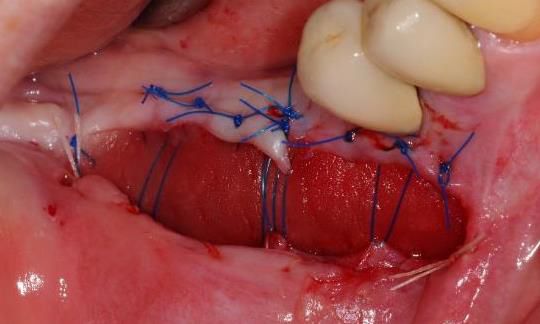
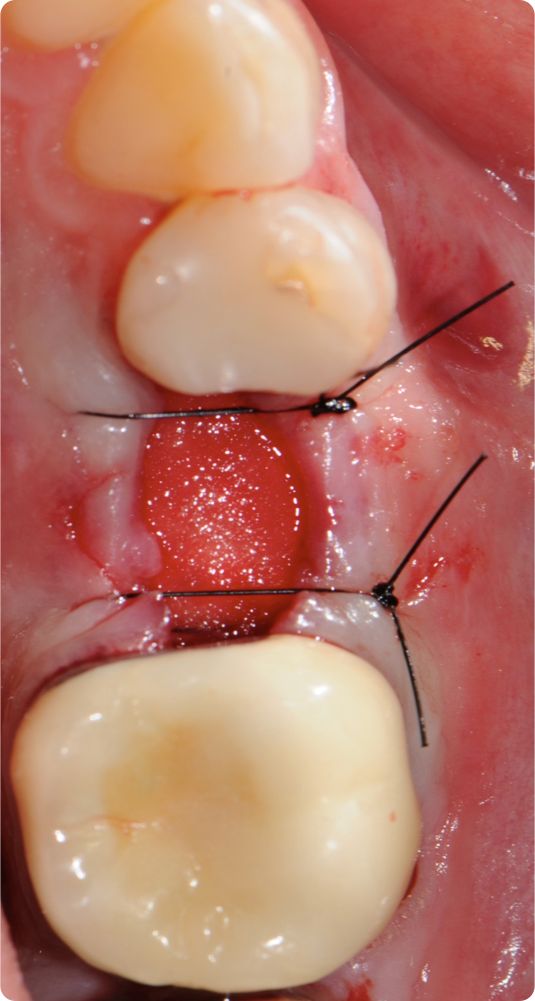
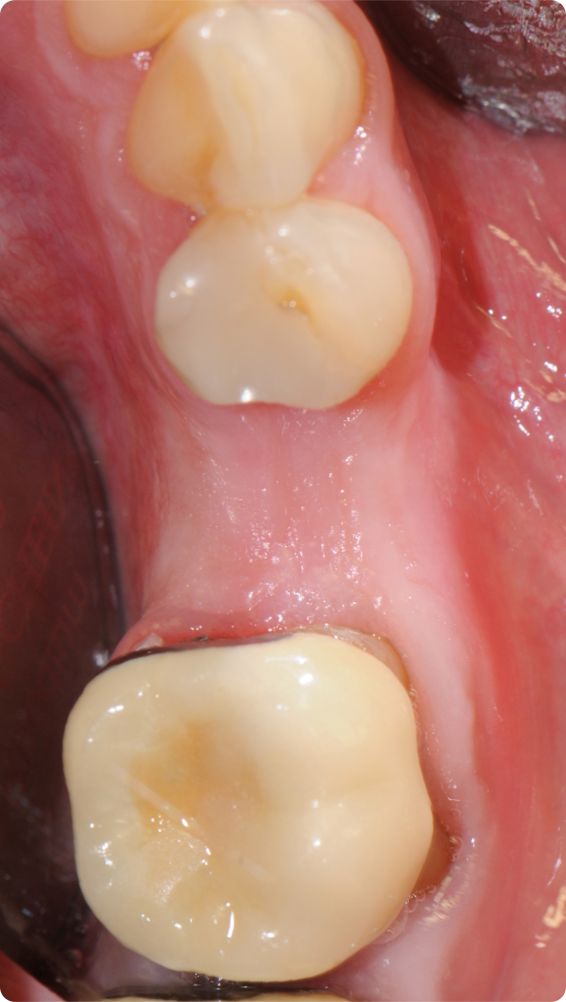
Alıcı bölgede bir düzlem uyarlaması şarttır. Dr. Cosgarea ve Dr. Horváth MCAT işlemleri kullanıldığında askı sütürleriyle sabitlemekten bahsetmiştir yani mucoderm® lateral uçları flep veya periosta dikilebilirken koronal kısımların dikilmesi için en iyisi dişler/splintler etrafında askı sütürleri kullanılmasıdır (Şekil 1, 2). CAF veya MCAF açısından greftin tüm bölge üzerinde düzlem adaptasyonu için çapraz sütürler kullanılabilir (Şekil 3).
Hastayla ilgili başarı faktörleri
Klinik başarıyı etkileyen diğer faktörler preoperatif düşük plak puanları ve iyi plak kontrolü ve ayrıca plak ve lekeler dahil yerel faktörlerin giderilmesi ve enflamasyonun ortadan kaldırılması için açığa çıkmış kök yüzeylerinin uygun şekilde cerrahi öncesi hazırlığıdır. Kök yüzeyinin bir miktar modifikasyonu önerilebilir ve kompozit restorasyonların çıkarılması gerekecektir. Ayrıca hasta bakımı çok önemlidir ve postoperatif bakım açısından cerrahi bölgelerin 2 - 3 hafta boyunca fırçalanması ve diş ipi kullanılması ve mekanik travmadan kaçınılması, 2 - 3 hafta boyunca %0,1 - 0,2 klorheksidin ile günlük çalkalama veya antiseptik klorheksidin jel uygulaması ve antienflamatuar ilaçlar ve ağrı kontrol ilaçlarının reçetelenmesi şeklinde öneriler verilmelidir. Sütürün çıkarılmasının cerrahiden 2-4 hafta sonra yapılması önerilir.
mucoderm® iyileşmesi ve uzun dönemli stabilitesi
Gözlemler ve yakın zamanda yayımlanan veriler, spesifik iyileşme paternine ve klinik sonucun uzun dönemli stabilitesine atıfta bulunmaktadır. Erken iyileşme fazında matriks koronal bölgesinde kabarık dokular veya 'kenarlar' görünebilir ama bunlar zamanla kaybolacaktır. Estetik sonuç zamanla iyileşir ve giderek artan ikameyle birlikte dokunun doğru seviyeye geldiği gözlenebilir. Ayrıca mucoderm® ile tedavinin keratinize doku genişliğinde bir artışın hiç olmaması veya minimum düzeyde olmasıyla sonuçlandığı görülmüştür. Yine de tedavi doku kalınlığında bir artışa ve mukoza yüzeyinin altında yoğun bağ dokusuna yol açar ve bunlar periodonsiyumu stabilize etmeye yardımcı olur. Yüzey belirgin şekilde keratinize olmasa bile genel sonuç iyidir. Öte yandan doku keratinizasyonu başarılı bir tedavi sonucu için şart değildir ve ideal olarak 2 mm genişliğinde bir tutunmuş gingiva bandı periodontal sağlığın devamı ve hastaların iyi oral hijyeni sürdürmesi açısından idealdir (Marquez et al. 2004).
Gingival resesyonların tedavisinde mucoderm kullanıldığında klinik sonucun stabilitesi şu anda retrospektif bir analizle incelenmektedir (Gaal, Hangyasi et al., yayımlanmamıştır). Bu çalışmada ortalama 28 ay takip süresiyle 198 defekt incelenmiştir ve ön sonuçlar mucoderm® ürününün otolog SCTG için uygun bir alternatif olduğuna işaret etmektedir. Sonuçlar yayına hazırlanmaktadır ve hastaların uzun dönemli takibi planlanmıştır. 54 resesyon vakasının bulunduğu 12 hastanın bir diğer retrospektif analizi, mucoderm® ile birlikte MCAT tekniğinin 3 yıllık verilerini içermektedir (Cosgarea, Sculean et al., hazırlanmaktadır). Klinik sonuçlar zaman içinde stabil sonuçlara işaret etmektedir; yayın 2017 yılında planlanmaktadır. Ayrıca 5 yıla kadar takip süreleri olan klinik vakalar yüksek ölçüde stabil sonuçlar göstermektedir ancak uzun dönemli doğrulayıcı ek çalışmalar gereklidir.
mucoderm® ile SCTG arasında karar verme
Uzmanlar mucoderm®'in SCTG'ye gerçek bir alternatif olabileceği ve belirli klinik durumlarda mucoderm® kullanımının özellikle faydalı olduğu sonucuna varmışlardır. Çoklu resesyon durumunda bazen otolog greftleri yeterli miktarda ve kalitede toplamak mümkün değildir ve bu nedenle sınırsız mevcudiyeti olan mucoderm® gibi yumuşak doku ikamesi gerekir. Bir dermal matriks kullanarak çok sayıda resesyon tek bir seansta tedavi edilebilir. Ayrıca, mucoderm® daha az cerrahi girişim ve postoperatif komplikasyon avantajlarını sunar çünkü damaktan doku elde etmek gerekmez ve cerrahi süre kısalır. Ayrıca, hastalar genel olarak donör bölgesinde ağrıdan yakındığından, otogreft yerine bir kolajen matriks kullanıldığında tedavi daha az acı verir. mucoderm® ayrıca anksiyeteli hastalar için tercih edilebilir çünkü SCTG toplanması gerektiğinde cerrahi daha karmaşıklaşır ve süresi uzar. Eğer durum hem otogreft hem mucoderm® için elverişli ise hastaya tercihinin sorulması gerektiği ve bunun da bir özel muayenehane ortamında en önemli konu olarak ele alınabileceği belirtilmiştir. SCTG ile karşılaştırılırsa, mucoderm® ürününün üstünün kapatılması gerekir bu da bazı özel durumlarda flep için koronal tekrar konumlandırma belirli durumlarda vestibülde düzleşmeye yol açabileceği anlamına gelir. İnce bir biyotiple birlikte frontal bölgede mandibüler resesyon durumlarında otolog bir yumuşak doku grefti tercih edilen yöntem olarak düşünülebilir.
mucoderm® ve mine matriksi türevinin birleştirilmesi – resesyon kapamaya yeni bir yaklaşım
Gingival resesyonların tedavisi için yeni ve çekici bir yaklaşım, klinik sonuçlar ve postoperatif iyileşmede artış sağlayabilecek mucoderm® ve mine matriksi türevinin (EMD, Straumann® Emdogain®) kombinasyonudur (Kasaj et al. 2015). Yakın zamanlı bulgular kolajen ürünlerin mine matriksi proteinlerinin emip biyolojik aktivitesini etkinleştirebileceğine ve böylece rejenerasyonu destekleyebileceğine işaret etmektedir (Miron et al. 2016, Stähli et al. 2016, Shirakata et al. 2016). Yakın zamanlı bir in vivo çalışma resesyon kapama için CAF tekniğiyle birlikte mucoderm® ve EMD ürünlerinin birarada kullanımını göstermiştir. Kemik kazanma ve sementum oluşumu gibi klinik parametrelerin çoğu EMD/kolajen matriksi grubunda daha iyi olmuştur (Shirakata et al. 2016). Bu demektir ki mucoderm® ile bir kök kapama işlemine Straumann® Emdogain® eklenmesi tutunmanın kalitesini arttırabilir (Shirakata et al. 2016, McGuire et al. 2003) ve damarlanmayı teşvik edebilir. (Kasaj et al. 2012) ve bu da kolajen matriksin revaskülarizasyonu ve entegrasyonunu arttırabilir. Ayrıca Emdogain® ve mucoderm® kombinasyonu keratinize doku miktarını arttırabilir (Shin et al. 2007, Pilloni et al. 2006) ve bu durum eğer rezidüel keratinize gingiva yoksa veya az miktardaysa faydalı olabilir. Emdogain® bu nedenle flep vaskülarizasyonu ve böylece mucoderm® entegrasyonu ve doku yeniden modellenmesini arttırmak üzere ince gingival biyotiplerde avantajlı olabilir. Uzmanlar genel olarak mucoderm® ile Emdogain® kombinasyonuyla hakiki periodontal rejenerasyon elde edilebileceği konusunda anlaşmışlardır. Dr. Chatzopoulou ve Prof. Kasaj bu kombinasyonun özellikle sigara içenler ve diğer riskli tıbbi problemleri olan gruplarda (örn. diyabetik hastalar) faydalı olduğunu vurgulamıştır çünkü Emdogain®'in özellikle yara iyileşmesini destekleyebileceği gösterilmiştir (Alves et al. 2012). Emdogain® eklenmesi ayrıca Miller sınıf III resesyon tipi defektlerde klinik sonucu düzeltebilir (Shin et al. 2007, Cueva et al. 2004) ama bu endikasyonda tam kök kapama daha az öngörülebilirdir. Doğru işlem açısından uzmanlar grubu Emdogain® jelin mucoderm® altına ve üstüne uygulanması gerektiğini belirtmiştir. Klinik deneyimler ayrıca Emdogain® ürününün yara iyileşmesini daha iyi hale getirdiği ve hasta konforunu arttırdığını göstermiştir.
Özet olarak mucoderm® matriksi resesyon kapama için otolog yumuşak doku greftine geçerli bir alternatif olabilir. Başarılı bir klinik sonuç için Miller sınıfı temelinde uygun hasta seçimi ve ayrıca matriksin etkin revaskülarizasyonunu ve tam kapamayı mümkün kılan cerrahi bir teknik gereklidir. Bu endikasyonda kombine mucoderm® ve Emdogain® kullanımı doğal bir tutunma oluşmasını destekleme, yeni yumuşak doku hacmi kazanma ve aynı zamanda postoperatif iyileşmeyi arttırma açısından cazip bir yaklaşımdır.
Dişler ve implantlar çevresinde yumuşak doku kalınlaşması
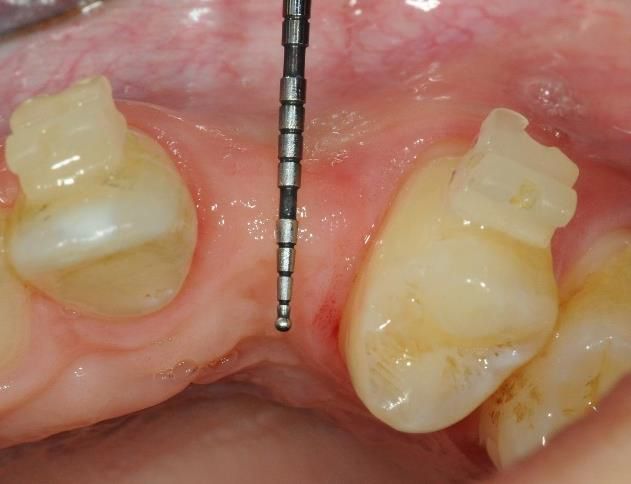
Yakın zamanlı çalışmaların belirttiği gibi implant yerleştirme sonrasında kret kemik kaybını önlemek için implant çevresinde yeterli yumuşak doku şarttır (Akcali et al. 2016, Linkevicius et al. 2009). mucoderm® dişler ve dental implantlar çevresinde yumuşak dokunun arttırılması için endikedir (Zafiropoulos et al. 2016, Puisys et al. 2015, Schmitt et al. 2015).
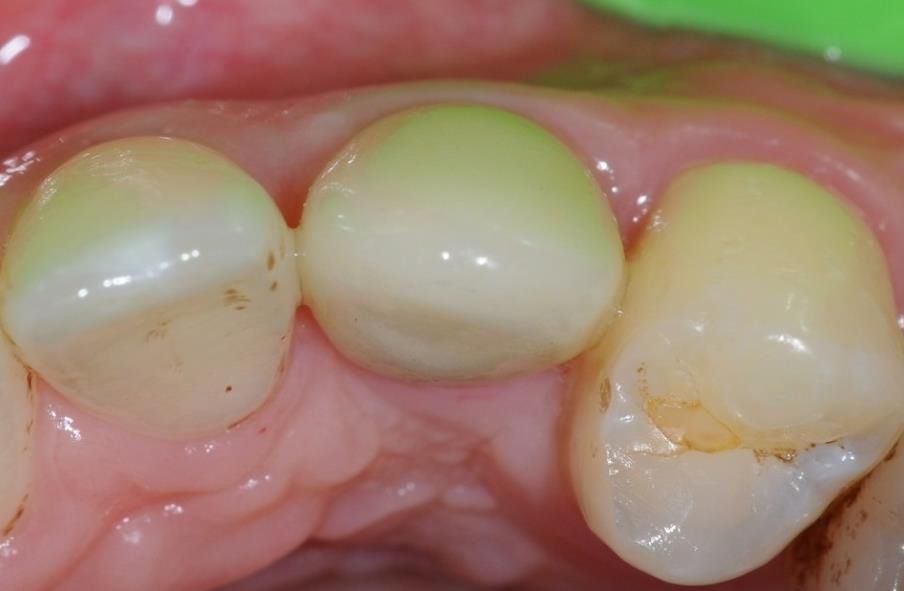
Mevcut in vivo veriler doku kalınlaştırma işlemlerinde mucoderm® matriksinin hacim stabilitesini vurgulamaktadır. mucoderm® ile damak SCTG karşılaştıran bir hayvan modelinde dişler etrafında doku kalınlaşmasından sonraki ilk 3 ay içinde hacim kaybı gözlenmiştir (Schmitt et al. 2015). Bu, uzmanların ameliyat ettiği ve ilk 3 ay içinde yaklaşık %50 hacim kaybının gözlendiği çeşitli vakalarla uyumludur. Hayvan çalışmasında 3 aydan sonra eşit sonuçlarla 10 aya kadar stabilizasyon gözlenmiştir (Schmitt et al. 2015). mucoderm® ve SCTG’yi doku kalınlaşması sonrasında karşılaştıran histolojik kantitatif analizler, 10 aydan sonra SCTG grubunda önemli ölçüde artmış doku kalınlığı göstermiştir (Schmitt et al., yayımlanmamış). İlginç olarak, kolajen ve VEGF matriks proteinlerinin immünohistolojik kantifikasyonu, ogmentasyon bölgelerinde 10 aydan sonra mucoderm® ile SCTG grupları arasında anlamlı bir fark göstermemiştir (Schmitt et al., yayımlanmamış).
Devam etmekte olan bir klinik çalışmanın ara sonuçları 6 aylık bir değerlendirme döneminin sonunda dental implantlar çevresinde doku kalınlaşması sonrasında mucoderm® için %84 ve SCTG için %53 hacim kaybı göstermektedir (Schmitt et al., yayımlanmamış). Ancak tedavi 6 aydan sonra doku kalınlığında benzer miktarda artışlarla sonuçlanmıştır (mucoderm® için yaklaşık 1,5 mm ve SCTG için 1,46 mm). Bu sonuçlar doku ogmentasyonundan 6 - 10 ay sonra yaklaşık 1,0 - 1,5 mm ortalama yumuşak doku kazancı gösteren çeşitli vakalar ve çalışmalarla uyumludur (Zafiropoulos et al. 2016, Schmitt et al., yayımlanmamış, Rossi et al., yayımlanmamış). Yumuşak doku kalınlaşması açısından ayrıca kolajen matriksin erken implant yerleştirme işlemlerinde estetik puanı arttırabileceği gösterilmiştir (Puisys et al. 2015). Uzmanlar grubu yaklaşık 1,0 – 1,5 mm yumuşak doku kalınlık artışının tatminkar bir klinik sonuç olarak görülebileceğini ve hacim kaybını dikkate alacak şekilde fazla konturlamanın faydalı olabileceğini belirtmiştir.
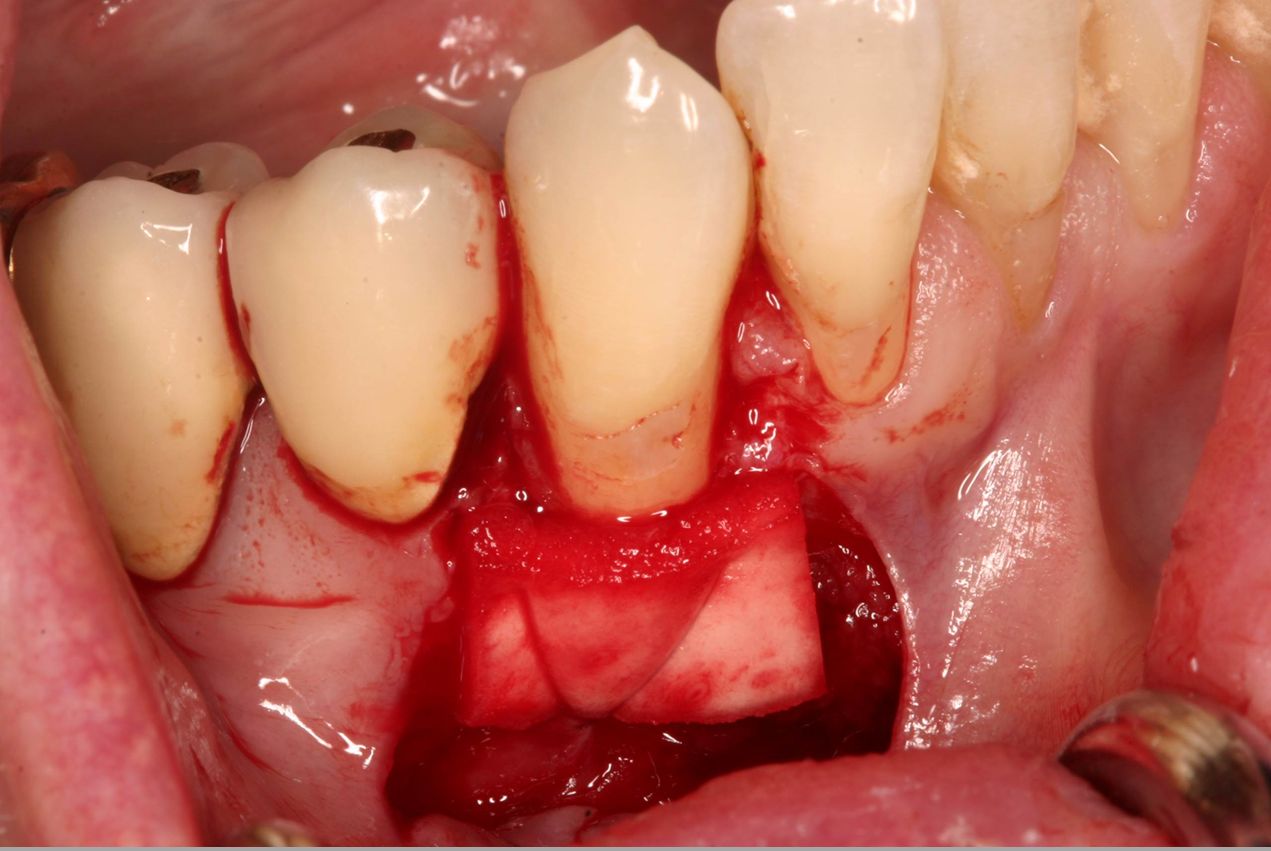
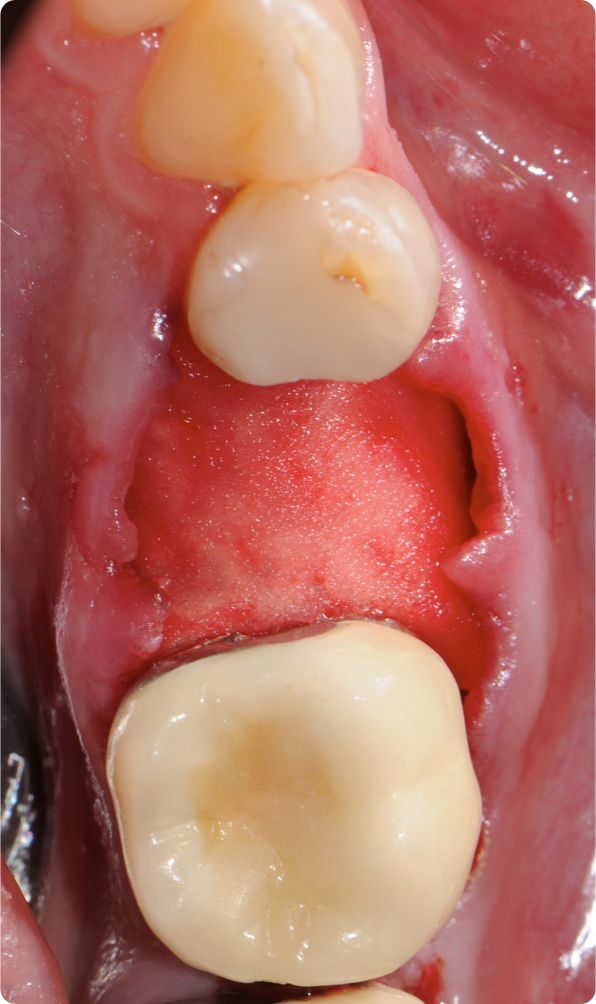
Sonuç olarak implantlar veya doğal dişler etrafında yumuşak doku kalınlaşması bir otogreft yerine mucoderm® uygulanmasıyla elde edilebilir ama erken dönemdeki hacim kaybı otolog yumuşak doku greftine göre daha belirgin görünmektedir (Şekil. 4-7). Ancak yakın zamanda yayımlanan bir çalışma (Zafiropoulos et al. 2016) ve devam eden klinik çalışmaların ön sonuçları mucoderm® ile ogmentasyon sonrasında benzer bir yumuşak doku hacmi kazancına işaret etmektedir. Retrospektif bir çalışmada mucoderm® ile yumuşak doku kalınlaştırma sonrasında klinik sonuçların en az 5 yıl boyunca stabilitesi bariz bir şekilde gösterilmiştir (Puisys et al. 2015).
Vestibüloplasti
Dişler ve implantlar etrafına tutunan mukozanın yeterli genişliği, mikro organizmalar ve yiyecek partiküllerinin penetrasyonuna karşı koruma sağlar. Tutunmuş gingiva dudak ve yanak kaslarından mekanik gerginliği azaltarak dişleri bu gerginlikten korur. Tutunmuş gingivanın azalması veya bulunmaması resesyon ve enflamasyon (periodontitis veya peri implantitis) yatkınlığını arttırabilir ve sırasıyla kemik rezorpsiyonu ve diş veya implant kaybına yol açabilir (Bassetti et al. 2015). Uzmanlar genel olarak bir diş veya implant etrafında 2 mm’nin altında keratinize doku bulunmasının diş fırçalarken rahatsızlığa yol açabileceğini ve sonuçta zayıf oral hijyen, plak birikimi ve enflamasyona neden olabileceği konusunda hemfikirdir (Lin et al. 2013).
mucoderm® vestibüloplasti işlemlerinde tutunmuş gingivanın ogmentasyonu için endikedir (Hegedüs et al. 2015, Konstantinova et al. 2015, Soytürk et al. 2015, Horvath et al. 2014, Nocini et al. 2014). Bu endikasyonda kan damarları ve hücrelerin içe doğru büyümesiyle hızlı entegrasyon ve matriksin tekrar canlı hale getirilmesini sağlamak için periost ile mucoderm® arasında yakından temas gereklidir. mucoderm®, greft ile periost arasında sıkı bir temas elde etmek üzere altta yatan periosta modifiye periosteyal matriks sütürleriyle iyice sabitlenmelidir (Şekil 8). Ayrıca kalan keratinize mukoza altına matriksi itmeye çalışmak faydalı olabilir. Hareketli mukozayı sabitlemek için sürekli bir askı sütürü uygulanabilir.
Devam eden çalışmalar, vestibüloplasti işlemlerinde kolajen matriksin iyileşme ve hacim açısından stabilitesini incelemektedir (Horváth et al., Kämmerer et al., yayımlanmamış). Dr. Horváth birçok vakada serbest gingival greftin (FGG) tekrar canlı hale gelmesinden daha da hızlı görünen, erken iyileşme fazında hızlı vaskülarizasyon bildirmiştir. Ayrıca erken iyileşme fazında ogmentasyon sonrasındaki 2 haftada fibrin benzeri bir eksudasyon gözlenebilir (Kämmerer et al., yayımlanmamış, Şekil 9, 10). Ogmentasyon yapılan bölgenin tekrar epitelizasyonu yaklaşık 4 hafta sürer ve bölge genelde nedbe dokusu oluşmadan iyileşir. Bu nedenle bir cilt grefti veya FGG ile karşılaştırıldığında estetik sonuçlar caziptir. Sırasıyla Hegedűs et al. ve Kämmerer et al. tutturulmuş gingiva genişliğinde yaklaşık %25 büzülmeyle ortalama 2,1 mm ve 2,7 mm artışlar gözlemlenmiştir. Ayrıca Dr. Horváth ve arkadaşlarının sonuçları büzülmenin 6 ayda %50'ye kadar ulaşabileceğine işaret eder (Hegedűs et al.). Bu sonuçlar piyasadaki diğer kolajen matrikslerle elde edilen bulgulardan daha iyi veya bunlarla uyumludur (Horváth et al 2014, Schmitt et al. 2016). Uzmanlar aşırı yani istenen genişliğin iki katı şeklinde ogmentasyonun, sınırsız ksenogreft kaynağı sayesinde bir çekince oluşturmayabilecek şekilde, arzu edildiği biçimde 2 – 3 mm büyüklüğünde bir tutunmuş gingiva bandı oluşturmak üzere önerilebileceği sonucuna varmışlardır.
Klinik başarı açısından uzman grubu ayrıca maksillada mandibülaya göre daha stabil ve öngörülebilir bir klinik sonuç beklenebileceğini belirtmiştir. Bunun nedeni insersiyon yapan kas liflerinin daha yüksek gerilime sahip olması olabilir. Doğal olarak, postoperatif bakım ve plak kontrolü başarılı bir sonuç açısından temel noktalardır. Hastalar en az 2 hafta boyunca alıcı bölgeyi fırçalamaktan kaçınmalı ve klorheksidin %0,1-0,2 veya antiseptik jel gibi antiseptikler kullanmalıdır. Ayrıca yumuşak bir diyet önerilir ve aşırı fiziksel aktivitelerden kaçınılmalıdır.
Özet olarak, mucoderm® özellikle FGG/CTG ile renk uyuşmazlığı ve/veya yetersiz miktar durumunda bir otolog greft alınmasıyla ilişkili eş zamanlı postoperatif rahatsızlık olmadan keratinize mukozayı genişletmek açısından FGG/CTG için geçerli bir alternatif olabilir.
İmplant yerleştirme öncesinde veya sırasında yumuşak doku takibi
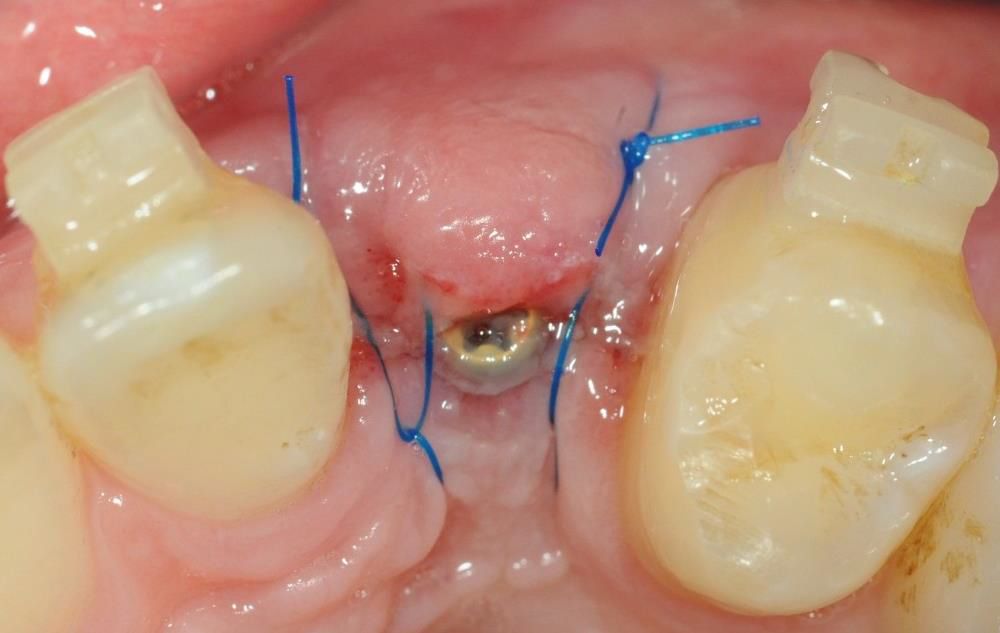
mucoderm® diş çekim soketlerinin mühürlemesi veya immediyat implantasyonda yumuşak doku konturunu geliştirmek amacıyla kullanılabilir (Rossi et al. 2016). Bir çekim soketinin mucoderm® ile kapatılması yumuşak doku hacmini sürdürmek, keratinize doku ogmentasyonu ve soketi korumak veya soketteki biyomateryalleri korumak için kullanılabilir. Soket mühürleme için mucoderm® kullanmanın ana faydalarından biri bu uygulamanın, fleplerin zorla birincil kapatılması nedeniyle olumsuz etkileri olan mukogingival kesişimin koronale kaymasından kaçınılmasına yardımcı olmasıdır.
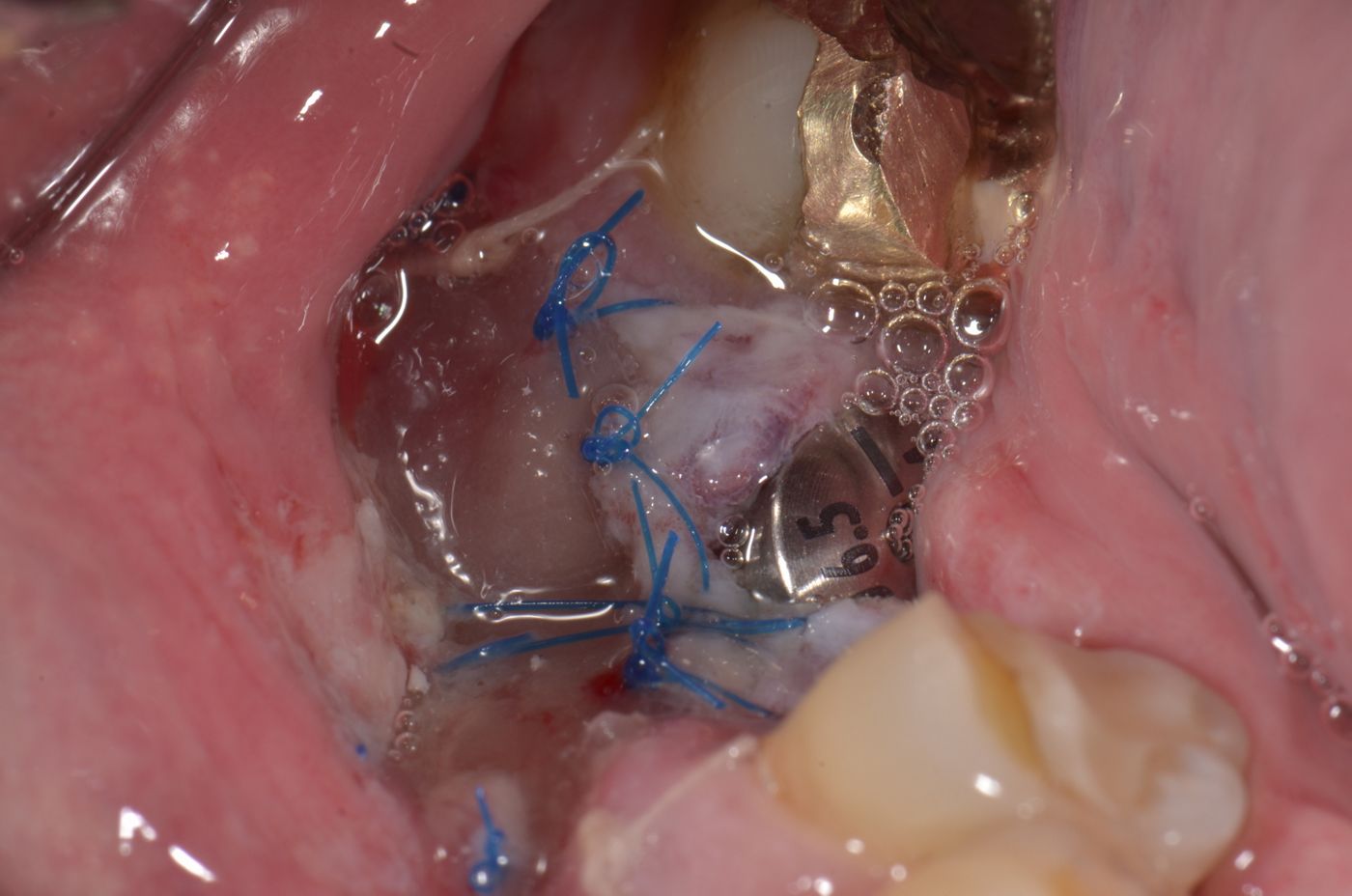
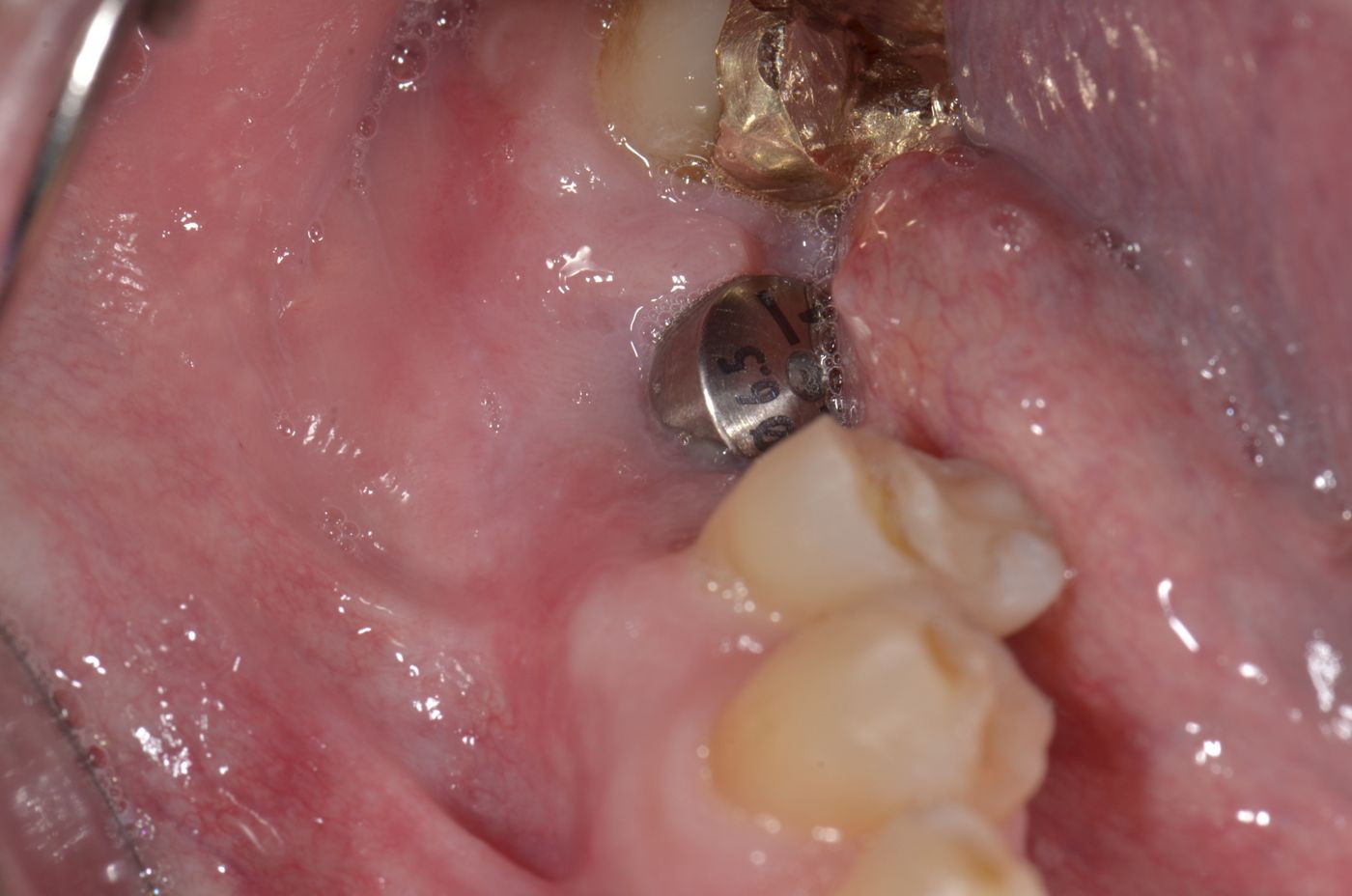
Uzmanlar grubu mucoderm® ürününün herhangi bir dolgu yapılmadan veya soket bir kemik grefti veya kolajen spanç ile greftlendikten sonra çekim soketlerini kapatmak için uygulanabileceğine işaret etmiştir. Ancak bir ksenojenik veya sentetik kemik greftinin uygulanması alveoler kret hacmini korumaya yardımcı olabilirken sistematik derlemeler, özellikle histolojik değerlendirmelerde greft kullanımı ile veya greftsiz soket mühürlemesi ve kret koruma teknikleri açısından değişken sonuçlar ortaya koymuştur (MacBeth et al. 2016, Horváth et al. 2013). Devam eden bir çalışmanın bulguları, matriksin üçte ikisi periostun altına sabitlenir, sadece üçte birlik kısım ekspoze olursa öngörülebilir sonuçlar alınabileceğini ortaya koymuştur (Rossi et al, yayımlanmamış, Şekil 11-13). Bu çalışmada bukkal duvarları yerinde olan 10 sağlam soket mucoderm® ile mühürlenmiş ve mucoderm® matriksi yüzeyinin üçte ikisi ortalama 26 mm2 maruz kalma alanıyla marjinal doku altında stabilize edilmiştir. Takip, 8 haftadan sonra soket kapanmasının 10 bölgenin 9'unda devam ettiğini ortaya koymuştur. Yazarlar bu vakalarda serbest bırakma insizyonlarının gerekmediğini ve periost altında tünellemeyle alan oluşturulabileceğini vurgulamaktadır. Bu nedenle mucoderm® bukkal ve lingual olarak periost altına yerleştirilebilir ve matriks üzerinde çapraz sütürlerle sabitlenebilir.
mucoderm®, çekim soketlerini mühürlemek için cazip bir yaklaşım sunar. Devam eden çalışmalar soketlere allojenik veya sentetik biyomateryallerle greft yerleştirildiğinde soket koruma işlemleriyle iyileşmeyi incelemektedir.
Özet
Bir yumuşak doku replasman materyali olarak mucoderm® kullanımı hakkında yayımlanmış klinik çalışmalar ve vaka serilerinin ve ayrıca devam etmekte olan ve yakın zamanda yayımlanmış klinik verilerin verimli bir tartışmasından sonra uzmanlar mevcut ksenojenik dermal matriksin allogreft almaya gerek olmadan periodontal ve implantla ilişkili işlemlerde başarıyla kullanılabileceği sonucuna varmıştır Ancak tüm katılımcılar, periodontal plastik cerrahi, implant çevresi yumuşak doku kalınlaşması, vestibüloplasti veya soket mühürleme işlemlerinde mucoderm® kullanıldığında en can alıcı nokta olarak revaskülarizasyonun önemini vurgulamıştır. Uzmanlar ayrıca mucoderm® klinik kullanılabilirliğinin mükemmel ve kolay olduğunu ve materyale spesifik bir modifikasyon gerektirmediğini düşünmüştür. Ayrıca mucoderm® ile ogmentasyon sonrasında stabil yumuşak doku durumunun ümit veren sonuçlarla gösterilmesine rağmen klinik sonucun uzun dönemli stabilitesi açısından özellikle ek klinik veriler gerektiği konusunda genel fikir birliğine varılmıştır (Zafiropoulos et al. 2016, Cosgarea et al. 2016, Puisys et al. 2015). Ek çalışmalar ayrıca Emdogain® ve/veya diğer büyüme faktörleriyle kombinasyon tedavisinin avantajlarını değerlendirmelidir. Uzmanlar bu açıdan halen devam etmekte olan çalışmalarla birlikte gelecekte mucoderm® klinik kullanımı hakkında yeni anlayışlar elde edilebilmesi açısından olası çalışma tasarımları önermişlerdir.