Einführung
Die Folgen der Parodontitis, unbehandelt die Hauptursache für Zahnverlust, sind nicht mehr reversibel. Ziel der Parodontitistherapie ist ein Taschenverschluss, welcher klinisch durch Sondierungstiefen > 4 mm ohne Sondierungsblutung definiert ist. Nach subgingivalem Debridement ohne zusätzliche Maßnahmen heilen pathologische Taschen meist reparativ, d.h. durch Ausbildung eines langen Saumepithels aus. Ein moderner Ansatz ist der Versuch zur Regeneration des Parodontiums bereits in der nichtchirurgischen Behandlungsphase. So kann das bestehende Attachmentniveau nicht nur erhalten, sondern lokal durch neue Faseranhaftung verbessert werden. Korrektive chirurgische Eingriffe als zweiter Therapieschritt sind seltener notwendig, was im Patientensinn einen entscheidenden Mehrwert darstellen kann.
Straumann® Emdogain® ist seit 25 Jahren ein, mit über 600 klinischen, 1000 wissenschaftlichen Publikationen und 10-Jahresdaten, gut erforschtes und einzigartiges Produkt in der chirurgischen Parodontaltherapie (McGuire et al, 2012; Pecanov-Schröder, 2019; Pecanov-Schröder, 2019; Sculean et al, 2008). Die enthaltenen Schmelzmatrixproteine bilden eine extrazelluläre Matrix, die verschiedenste Zelltypen stimuliert, welche für die Heilungsvorgänge im parodontalen Gewebe von zentraler Bedeutung sind. Hierdurch sollen die Wundheilung sowie die Geweberegeneration beschleunigt werden.
Vor dem Hintergrund, dass in den vergangenen Jahren die Therapiemethoden patientenschonender und minimalinvasiver geworden sind, eröffnet die zur IDS 2019 vorgestellte Flapless-Anwendung von Straumann® Emdogain® FL die Weiterentwicklung und somit die Zukunft der nichtchirurgischen Regeneration.
Der Therapieablauf einer Parodontitis (der Stadien I, II und III) besteht, nach der neuen S3- Leitlinie der DG PARO und DGZMK von 2020, aus 4 Therapiestufen:
Im Anschluss an die Diagnose folgt die erste Therapiestufe. Diese beabsichtigt eine Veränderung im Verhalten durch Motivation des Patienten. Sie soll in jedem Fall eine professionelle mechanische Plaquereduktion (PMPR), auch bekannt als „Professionelle Zahnreinigung“, sowie individuelle Mundhygieneinstruktionen um die Effektivität der Mundhygiene zu verbessern, beinhalten. Die zweite Therapiestufe umfasst im Allgemeinen die subgingivale Instrumentierung, der „Goldstandard“ für die Therapie einer Parodontitis (Van der Weijden und Zimmermann, 2002).
Nach diesen ersten beiden Therapiestufen wird mittels einer Reevaluation entschieden, ob eine chirurgische Intervention angezeigt ist und somit die dritte Therapiestufe eingeleitet oder direkt in die unterstützende Parodontitistherapie (UPT), als vierte und letzte Therapiestufe, übergegangen werden kann (DG PARO und DGZMK, 2020).
Während Emdogain® klassisch in Therapiestufe drei während einer Lappenoperation angewendet wird und somit auch den Aufwand einer sterilen Operation sowie operatives Geschick voraussetzt, kann Straumann® Emdogain® FL, je nach Indikation, in den Behandlungsprozess der zweiten oder vierten Therapiestufe implementiert werden um die Chirurgie zu vermeiden.
Indikationen und Kontraindikationen:
Empfohlen wird Emdogain® FL bei der Behandlung von initialen (Stufe 2) oder residualen (Stufe 4) parodontalen Taschen ein- oder mehrwurzeliger Zähne mit einer Sondierungstiefe von 5 bis 9 mm ohne Furkationsbeteiligung. Gegenanzeigen stellen Patienten mit folgenden Erkrankungen oder Störungen dar: Nikotinabusus, mangelnde Compliance, unkontrollierte systematische Erkrankungen (z.B. Diabetes); Störungen und Erkrankungen, welche die Wundheilung beeinträchtigen; Langzeitbehandlung mit Steroiden; Störungen des Knochenmetabolismus; immunsuppressive Therapien (z.B. Strahlentherapie) als auch Infektionen oder vaskuläre Störungen in der zu behandelnden Region. Weiter sollte Emdogain® FL bei Patienten unter Antikoagulationstherapie nur nach sorgfältiger Abwägung angewendet werden.
Folgender Fallbericht beschreibt ein minimalinvasives Vorgehen mit Integration der lokalisierten Flapless-Anwendung in der antiinfektiösen Initialtherapie:
Ausgangssituation
Ein 55 Jahre alter Mann mit gutem generellen Gesundheitszustand stellte sich nach Überweisung durch eine Kieferorthopädin Anfang des Jahres 2020 vor.
Der Patient ist Nichtraucher, war regelmäßig einmal jährlich bei der professionellen Zahnreinigung (PZR) und stellte bereits bei sich selbst Zahnfleischrückgang fest. Bei der Kieferorthopädin ist nach parodontologischer Abklärung eine Aligner-Therapie geplant. Der Patient hat ein konservierend versorgtes Erwachsenengebiss.
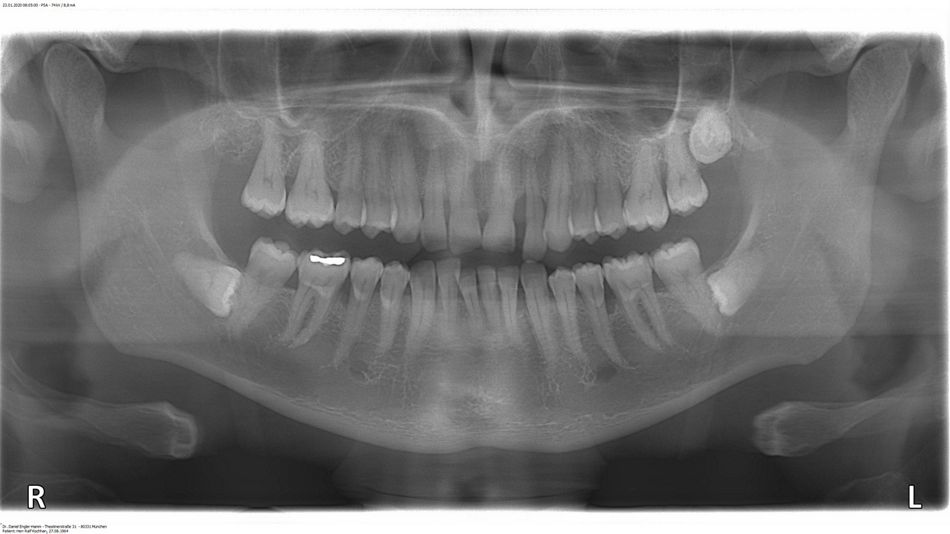
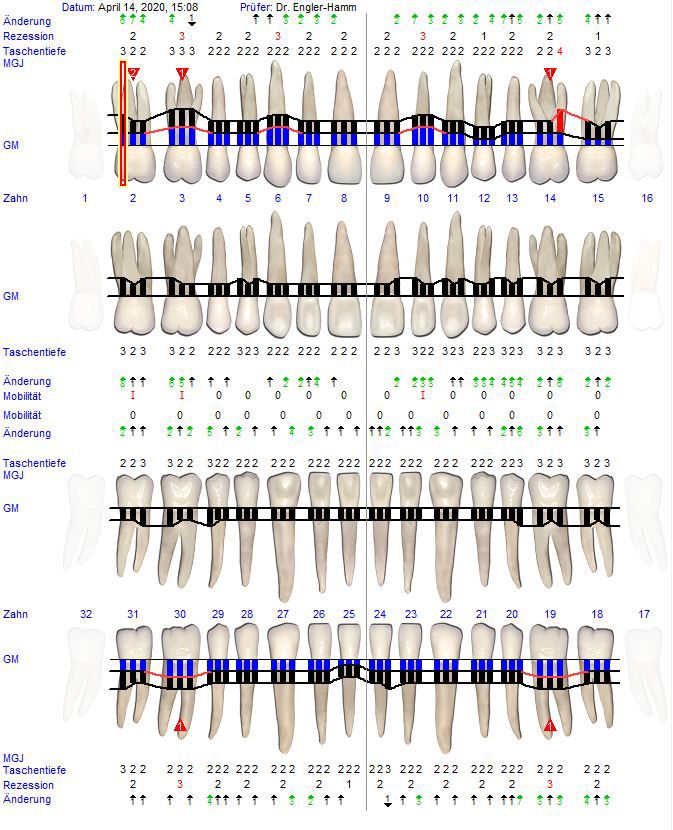
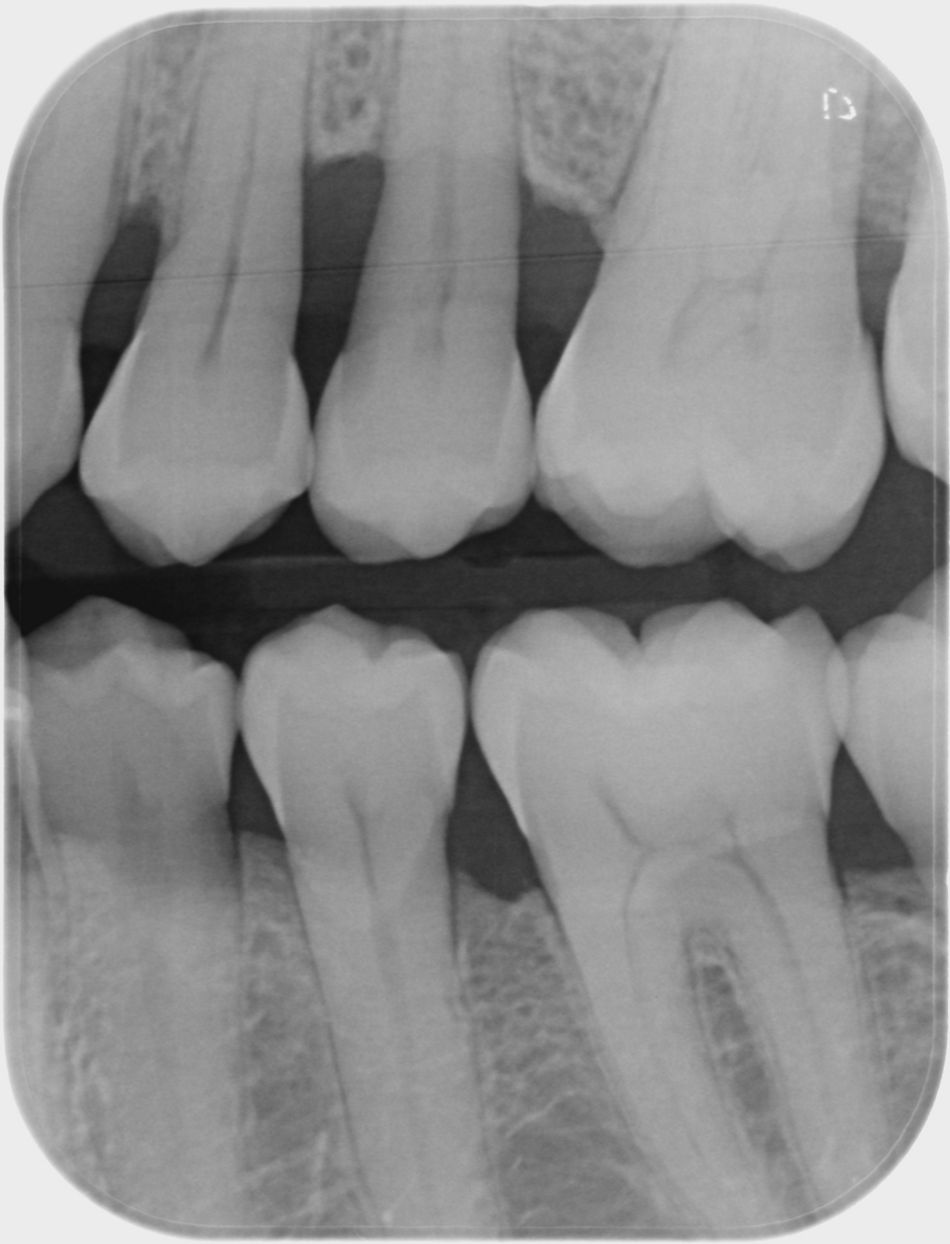
In der Eingangsuntersuchung wurde eine generalisierte Parodontitis Stadium III Grad C mit Sondierungstiefen bis zu 9mm festgestellt (Abb. 1). Das Orthopantomogramm zeigt lokalisiert anguläre Knochendefekte (Abb. 2). Kiefergelenke sowie die Funktion waren klinisch unauffällig.
Vorgehen
Da die letzte professionelle Zahnreinigung bereits über ein Jahr zurücklag, wurden zwei Vorbehandlungen durchgeführt. Während der ersten Dentalhygienesitzung wurde außerdem ein mikrobiologischer Abstrich (an den tiefsten Sondierstellen pro Quadrant, in regio 17,25,35,45) zur Feststellung der Markerkeime durchgeführt. Um das Bewusstsein für die Erkrankung zu stärken und die Compliance zu fördern fand ein Aufklärungsgespräch über die Ätiologie und Pathogenese der Parodontitis und eine Mundhygieneinstruktion für eine optimale Mundhygiene zuhause statt. Die persönliche Instruktion wurde gemäß der neuen S3-Leitlinien, bezüglich dem häuslichen Biofilmmanagement, durchgeführt:
Empfohlen wurde zweimal tägliches, zweiminütiges Zähneputzen mittels einer elektrischen Schallzahnbürste. Der Patient wurde über die Verwendung der Schallzahnbürste aufgeklärt und die Systematik wurde anhand eines Modells mit dem Patienten geübt. Die Zahnzwischenräume sollte der Patient mindestens einmal täglich mittels zwei unterschiedlich großer Zwischenraumbürstchen, so wie es zuvor im Spiegel während der Behandlung demonstriert wurde, verwenden (DG PARO und DGZMK, 2018).
Außerdem wurden eine fluoridhaltige, wenig abrasive Zahnpasta und eine wöchentliche Intensivfluoridierung mittels einem Gel empfohlen. Das enthaltene Fluorid ist einerseits aus kariologischer, kariespräventiver Sicht wichtig, andererseits unterstützt es während der Parodontaltherapie, Empfindlichkeiten an den Zahnhälsen vorzubeugen. Ergänzend zur optimierten, mechanischen Plaquekontrolle bekam der Patient eine Mundspüllösung empfohlen, die ätherische Öle beinhaltet (DG PARO und DGZMK, 2018). In der zweiten Dentalhygienesitzung (4 Wochen später) konnte eine Blutungsreduktion um 3/4 sowie eine Plaquereduktion um die Hälfte festgestellt werden.
Die Compliance des Patientin war sehr gut, die Mundhygiene adäquat. Inzwischen war auch der mikrobiologische Befund ausgewertet und wurde mit dem Patienten besprochen. Entsprechend der Empfehlung des Labors, wurde ein Rezept für das Antibiotikum Clindamycin 600mg 2x täglich für 7 Tage ausgestellt.
Aufgrund der tiefen Taschen im Zusammenhang mit angulären Knochendefekten an den Zähnen 22 und 35 (Abb. 2) wurde in einem Gespräch mit dem Patienten entschieden, im Rahmen der zweiten Therapiestufe Straumann® Emdogain® FL, zum langfristigen Zahnerhalt sowie der verbesserten Wundheilung, anzuwenden.
Ebenso wurde über die Indikation, Risiken und Nebenwirkungen, alternative Behandlungsmethoden (z.B. Chirurgie) und die Behandlungskosten gesprochen.
Zwei Wochen später folgte die zweite Therapiestufe als Full-Mouth-Scaling (FMS).
An den Zähnen 22 und 35 wurden entsprechend dem Behandlungskonzept nach Prof. Filippo Graziani und Dr. Stefano Gennai (Universität Pisa, Italien) im ersten Schritt oszillierend und mit Handküretten alle weichen und harten Ablagerungen auf der Wurzeloberfläche entfernt. Anschließend wurde die gereinigte Wurzeloberfläche mit PrefGel® konditioniert. Die Taschen wurden nach der Einwirkzeit von zwei Minuten ausgiebig mit steriler Kochsalzlösung gespült, um die Rückstände vollständig zu entfernen. Im folgenden sollten Maßnahmen getroffen werden, um die Hämostase zu erreichen. Nach Blutungskontrolle, wurde Emdogain® FL, beginnend am Grund der Parodontaltasche bis überschüssiges Material über den Rand der Tasche austrat, appliziert.
Der Patient wurde über das Verhalten nach der Anwendung von Emdogain® FL instruiert. Das beutetet, dass keine mechanische Reinigung mit Zahnbürste und ähnlichen Hilfsmitteln für mindestens 7-14 Tage im Behandlungsgebiet erfolgen, und stattdessen zusätzlich eine antibakterielle Spüllösung mindestens ein- bis zweimal täglich angewendet werden sollte (Straumann, 2018). Die parodontale Nachbehandlung und Wundkontrolle wurde nach einer Woche durchgeführt.
Der Patient hatte durch das lange Offenhalten leichte Kiefergelenkbeschwerden und generalisiert leichte Kälteempfindlichkeiten. Dem Patienten wurde vorübergehend eine fluoridhaltige Zahnpasta für schmerzempfindliche Zähne empfohlen.
Behandlungsergebnis
Drei Monate nach Abschluss der zweiten Therapiestufe wurde die Reevaluation durch einen Parodontologen und eine Dentalhygienikerin durchgeführt:
An den regenerativ behandelten Zähnen war ein ausgezeichneter Attachmentgewinn sichtbar. Die Entzündungszeichen im Restgebiss waren signifikant reduziert (Abb. 4).
Die Kieferorthopädin bekam einen Zwischenbericht und begann nach kurzer Zeit die Aligner-Therapie. Bei der Dentalhygienikerin erfolgte im Anschluss an den Parodontologen bereits die erste UPT des Patienten. In dieser wurden, nach „Schrumpfung“ des Zahnfleischs durch Abheilen der Schwellung, neue Größen für die interdentale Reinigung mittels Zahnzwischenraumbürstchen festgelegt. Inzwischen sind die Empfindlichkeiten und Kiefergelenkbeschwerden des Patienten abgeklungen.
In den darauffolgenden UPT-Sitzungen (im Abstand von jeweils 3 Monaten), erzählte der Patient von steigender Aktivität und Vitalität im Allgemeinen. Er fühlte sich seit der Parodontaltherapie gesundheitlich besser und berichtet sogar von „mehr Spaß am Leben“.
Inzwischen wurde auch die Aligner-Therapie begonnen.
Anfang des Jahres 2021 war die Aligner-Therapie abgeschlossen und der Patient wurde zur UPT und Kontrolle vor Einsetzen des Retainers vorstellig. An Zahn 22 hatten sich die Werte plötzlich verschlechtert. Außerdem reagierte der Zahn negativ auf die Vitalitätsprobe, war perkussionsempfindlich und wies einen Lockerungsgrad von 3 auf. Deshalb wurde der Zahn umgehend durch eine Endodontologin wurzelkanalbehandelt. Statische Vorkontakte wurden entfernt und der Zahn wurde abschließend mittels direkter Compositeschienung an den Nachbarzähnen verblockt.
Im nächsten UPT-Intervall, 3 Monate später, erfolgte auch die Erfolgskontrolle durch den Parodontologen nach einem Jahr:
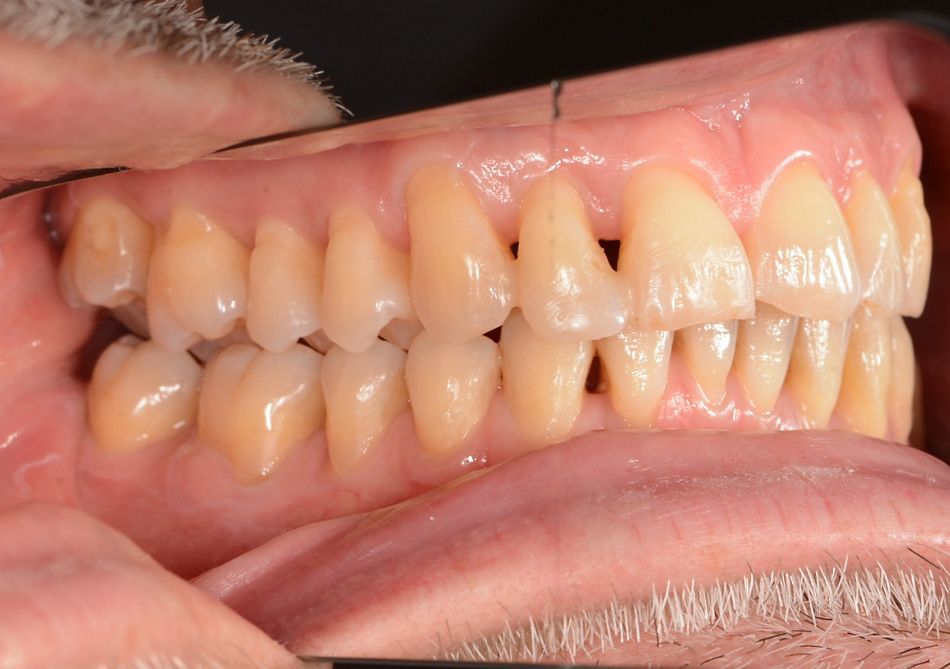
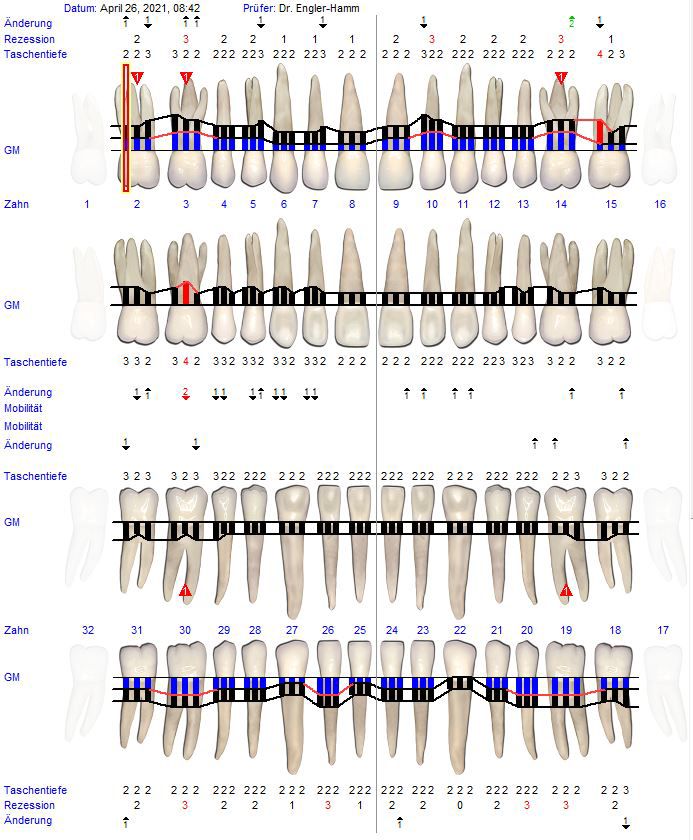
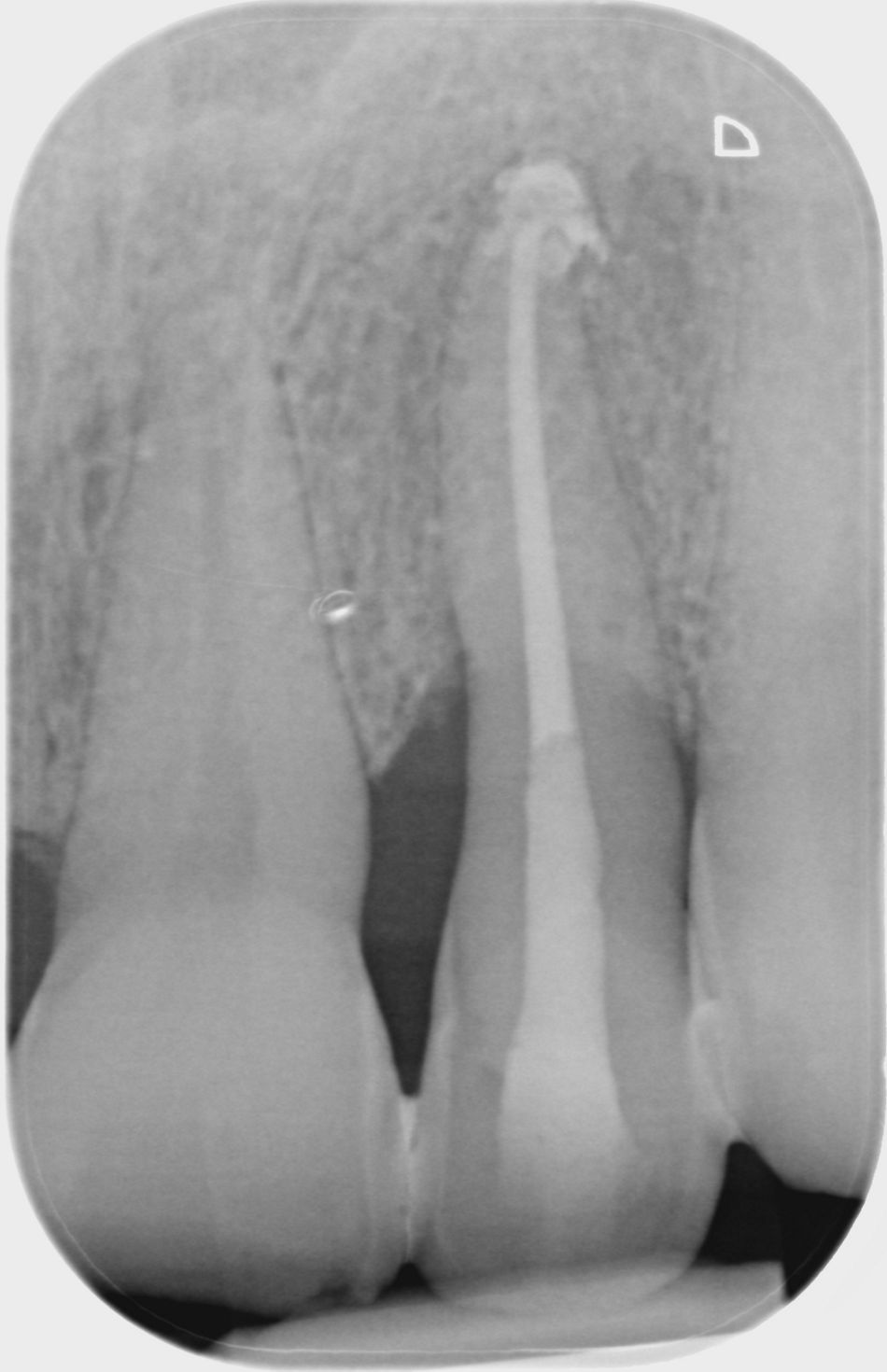
Der Patient hält die gute Compliance und kann auch nach einem Jahr die Mundhygiene adäquat durchführen. Das Parodont zeigt sich klinisch gesund mit gestippelter und rosafarbener straffer Gingiva (Abb. 3). Es konnte keine Blutung auf Sondierung festgestellt werden und die Sondierungstiefen lagen an den Zähnen 22 und 35 bei 2 mm (Abb. 5). Die radiologische Kontrolle ergab eine 50- 60%ige Knochendefektauffüllung mesial von Zahn 22 (Abb. 6) sowie eine nahezu vollständige Knochendefektauffüllung distal von Zahn 35 (Abb. 7). Der regenerative Therapieansatz an den Zähnen 22 und 35 war erfolgreich. Daher kann die Prognose nach McGuire und Nunn (1996) für den 35 als gut und für den 22 als gut, im schlechtesten Fall als günstig bezeichnet werden.
Fazit
Der vorgestellte Patientenfall zeigt, dass ein Jahr nach Therapie, mittels radiologischer Kontrolle, durch die Verbesserung des Knochenniveaus ein indirekter Rückschluss auf eine erfolgreiche Regeneration mittels Straumann® Emdogain® FL angenommen werden kann. Weiter konnte dem Patienten durch das minimalinvasive Vorgehen innerhalb der zweiten Therapiestufe die chirurgische Maßnahme erspart werden. Das Flapless-Verfahren konnte unkompliziert in die Sitzung integriert werden und bietet damit eine echte Innovation für Patient und Behandler.