Riduzione dell'invasività con impianto di piccolo diametro Straumann® Bone Level 3,3 mm e botiss mucoderm®
Report di un caso clinico di Andrea Pandolfi, Italia.
In questo caso la paziente ha rifiutato un aumento del volume osseo mediante innesto con blocco o tecnica GBR che prevede un approccio in due passaggi. Pertanto, le è stato offerto un protocollo meno invasivo con un unico passaggio chirurgico e un lembo mininvasivo, GBR e uso di botiss mucoderm® per l'aumento del tessuto orizzontale.
Situazione iniziale
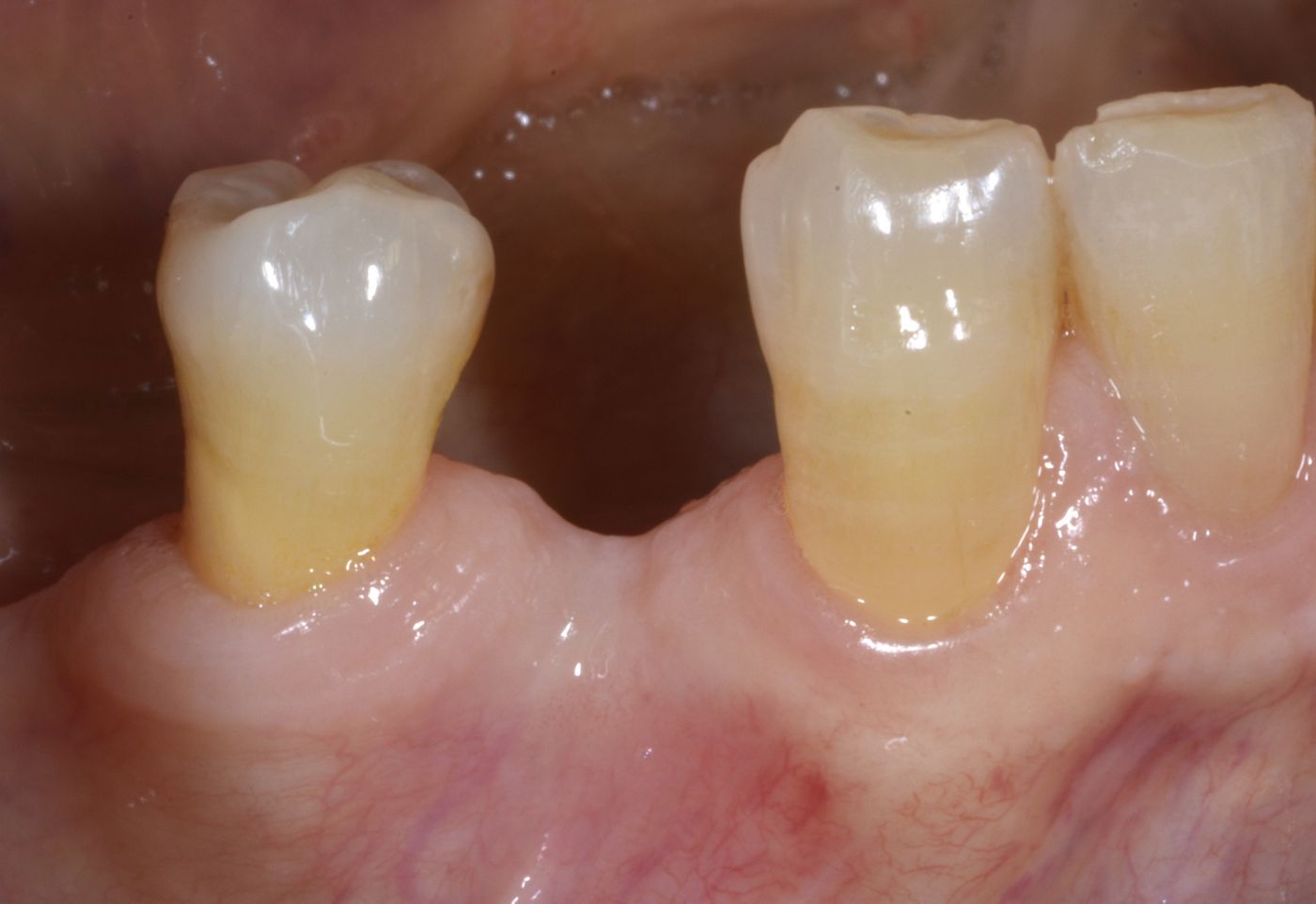
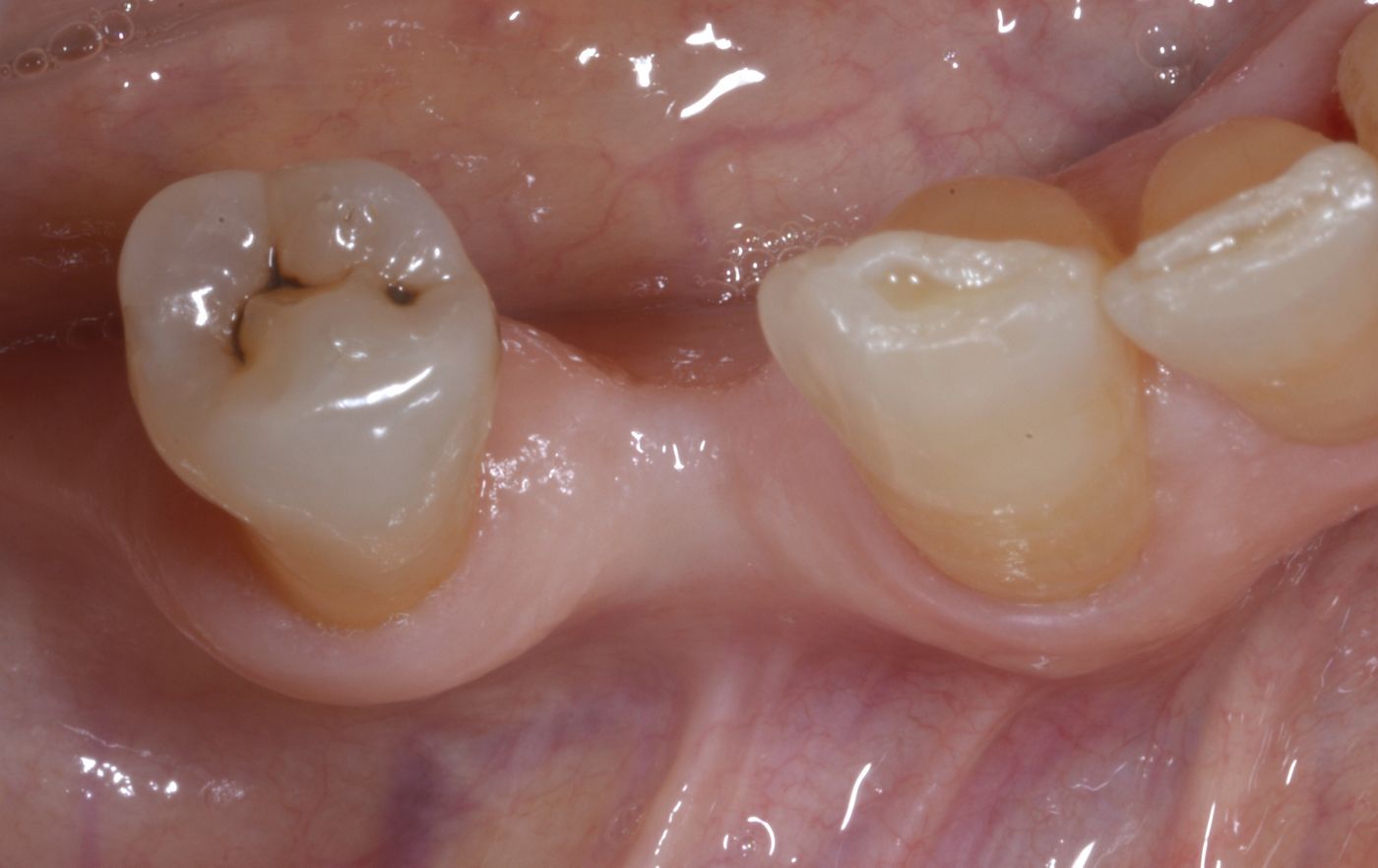
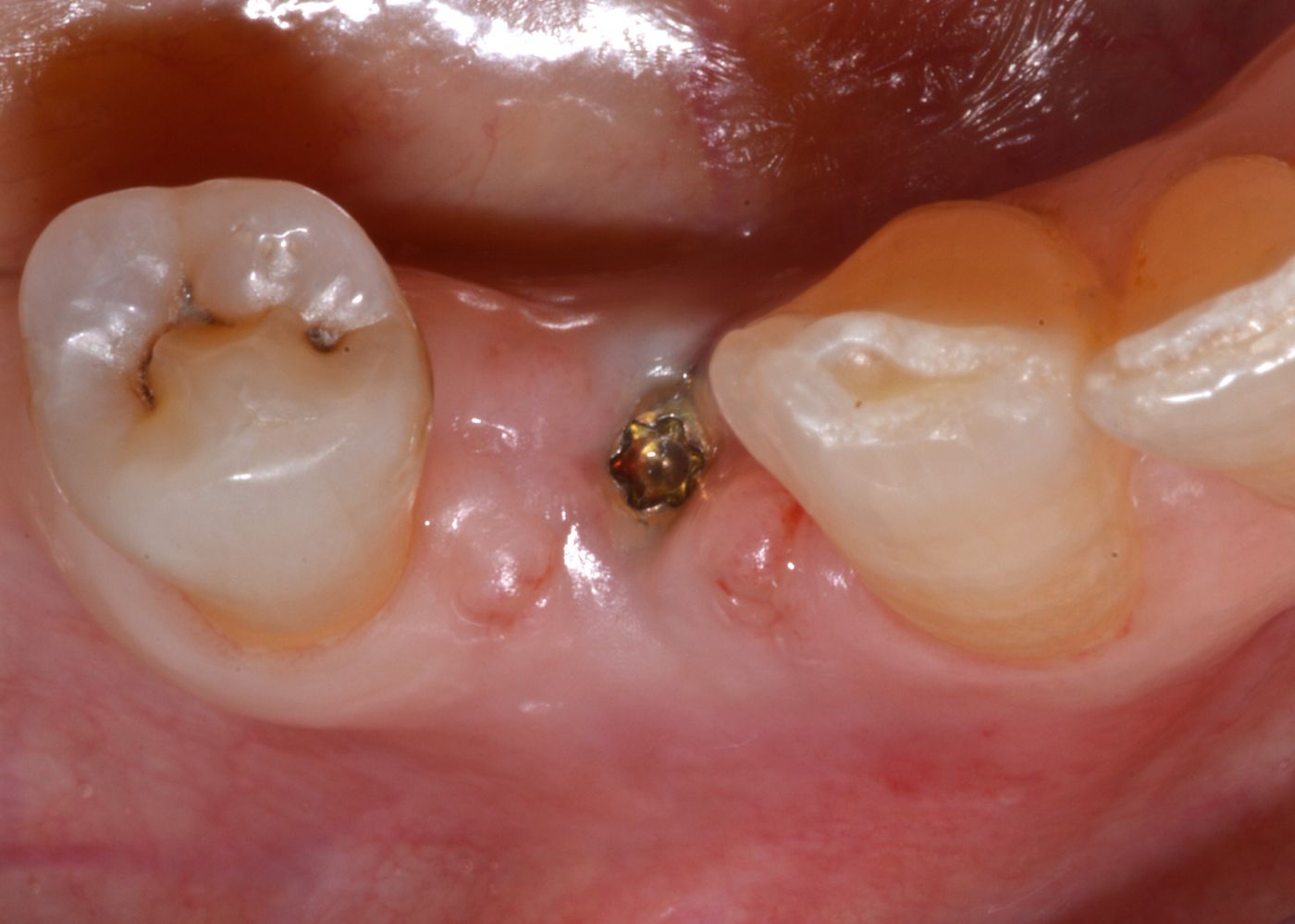
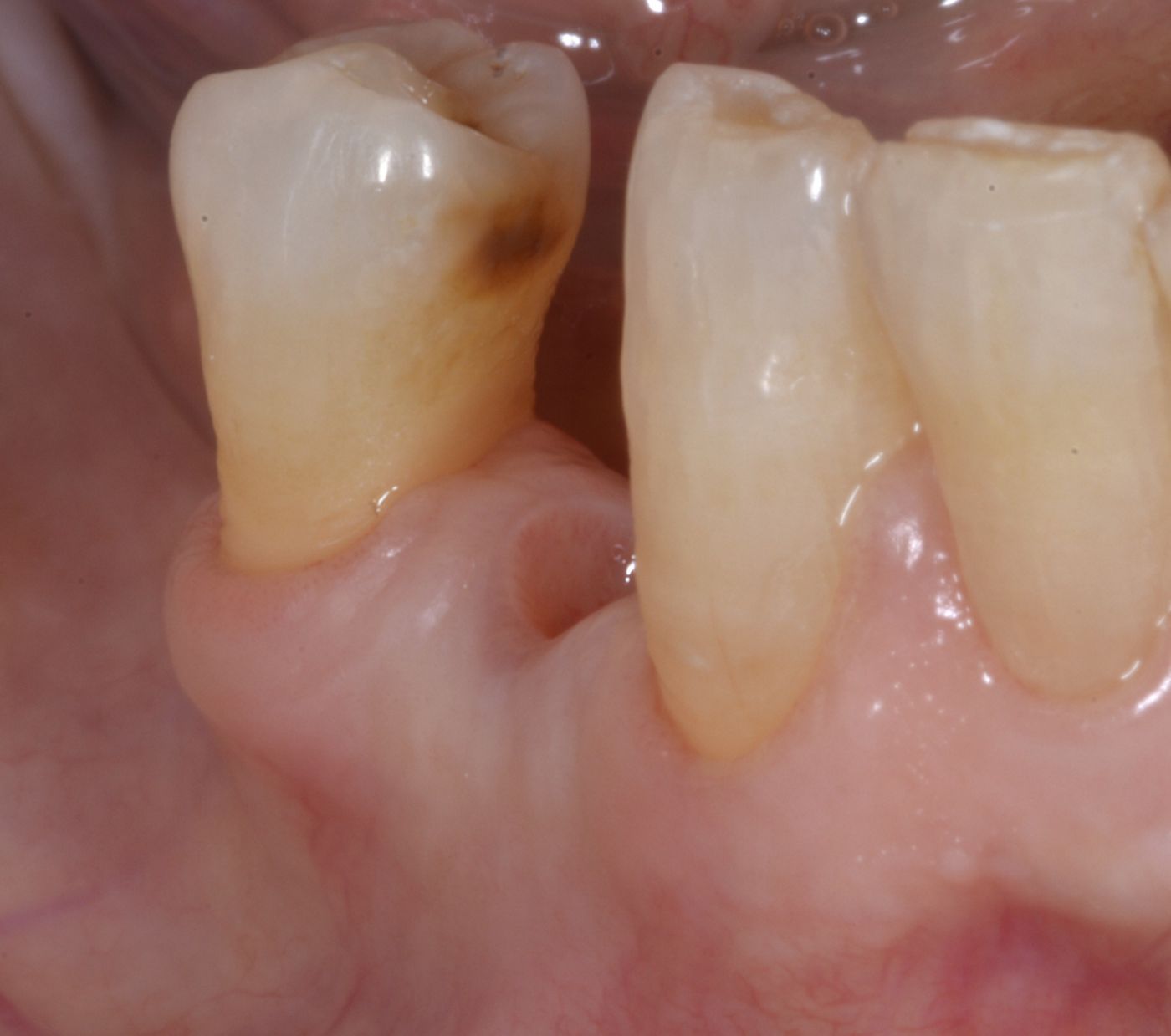
La paziente di 72 anni desiderava sostituire un dente posteriore destro dell'arcata inferiore in posizione n. 44, che era stato estratto diversi anni prima, con un impianto dentale. Lo stato parodontale generale della paziente poteva essere descritto come moderatamente compromesso. Era affetta da comorbilità, inclusa gastrite, reflusso gastroesofageo, con facilità ai conati di vomito e bruxismo, come risultava apparente dall'usura delle faccette dentali, come mostrato nelle Fig. 2 e 3.
Pianificazione del trattamento
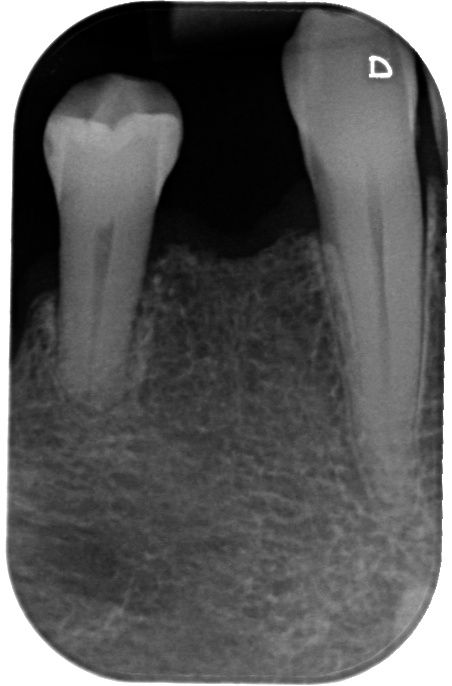
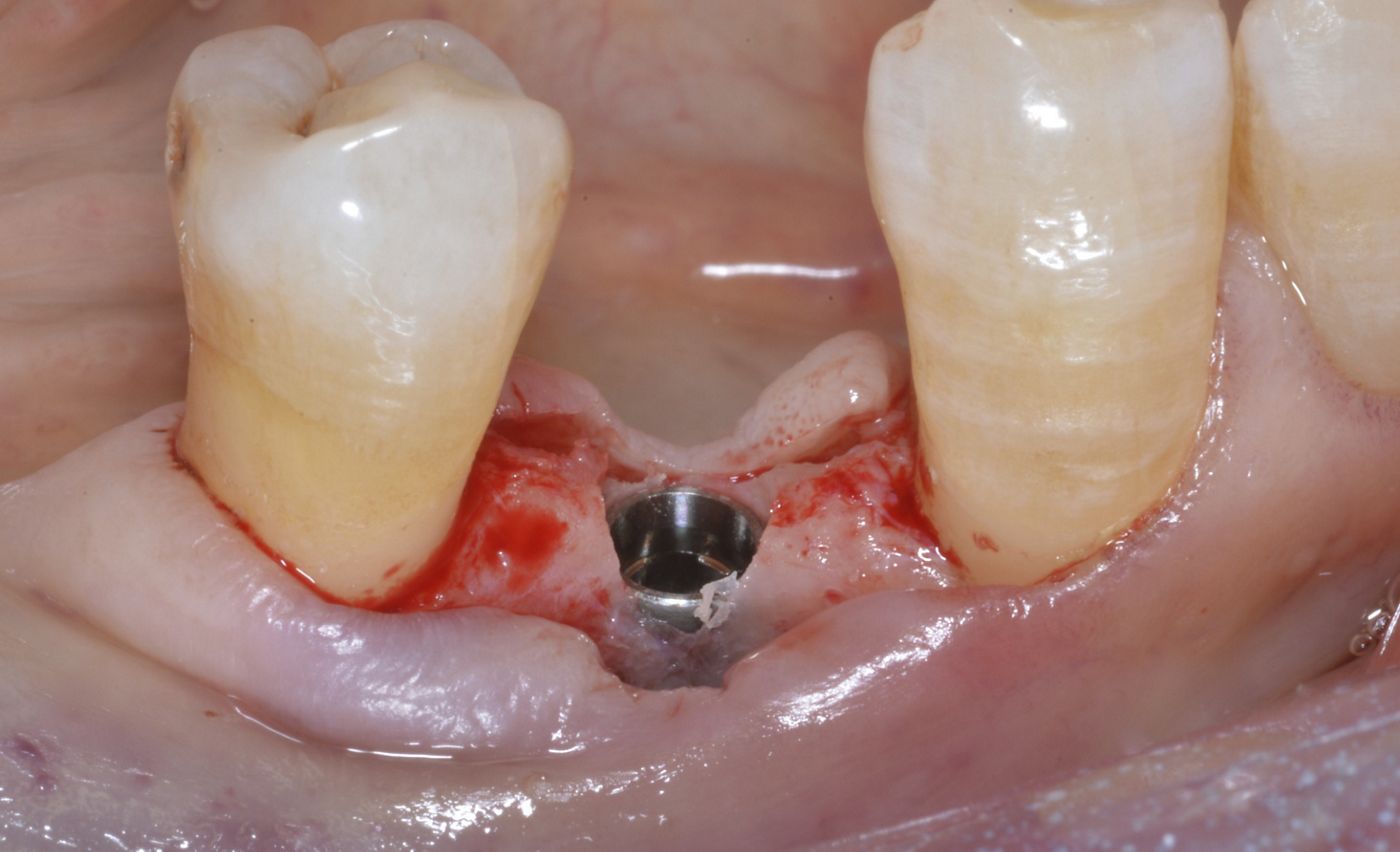
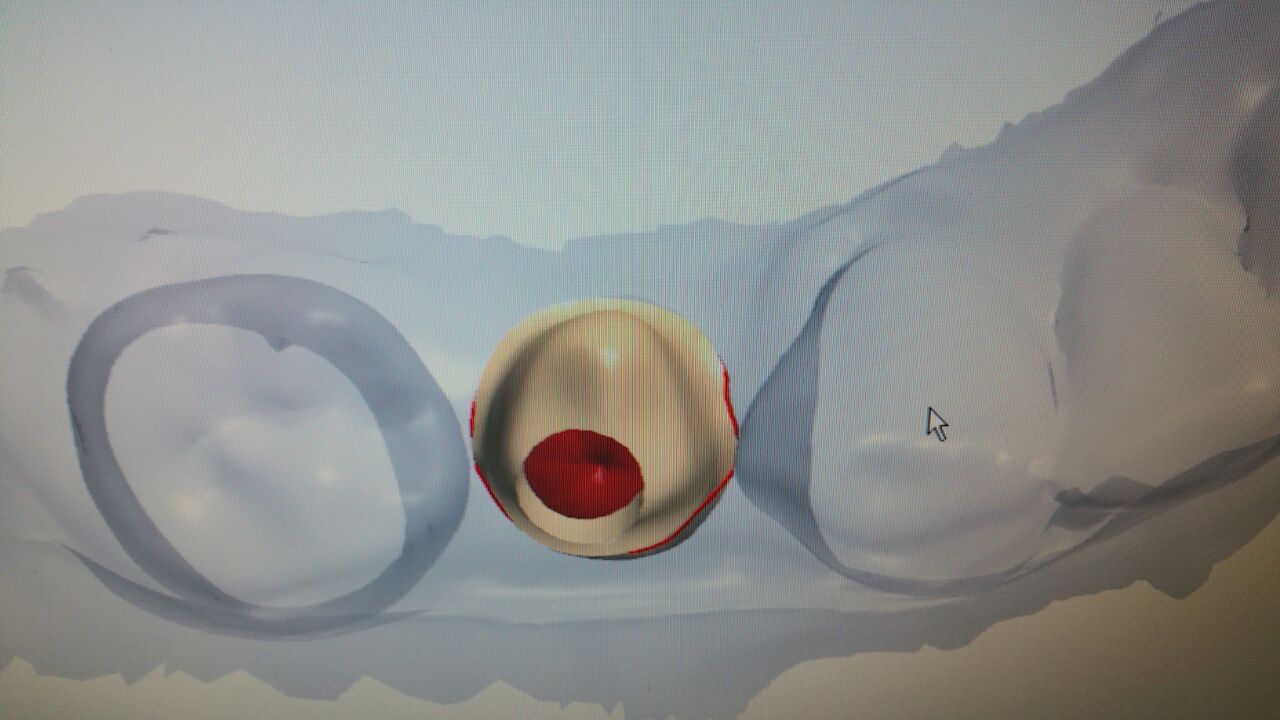
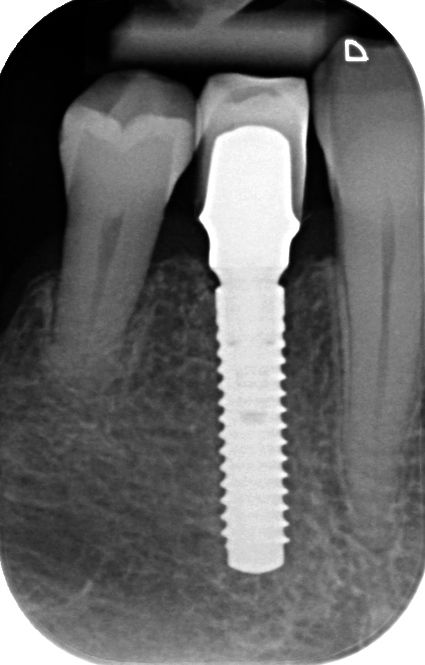
L'esame clinico ha rivelato un grave riassorbimento della cresta, accompagnato da tessuto molle sottile in posizione n. 44. Le radiografie intraorali hanno evidenziato uno spazio sufficiente fra le radici per un impianto Straumann® BL di 3,3 mm (Fig. 1). Tuttavia, la cresta era molto sottile e necessitava di un innesto orizzontale per ottenere osso sufficiente per l'inserimento dell'impianto (Fig. 2, 3). La paziente ha rifiutato l'aumento di volume mediante innesto di blocco o tecnica GBR con approccio in due passaggi, pertanto le è stato proposto un protocollo meno invasivo con singolo passaggio chirurgico e lembo mininvasivo, GBR e uso di mucoderm® per l'aumento del tessuto orizzontale.
Chirurgia
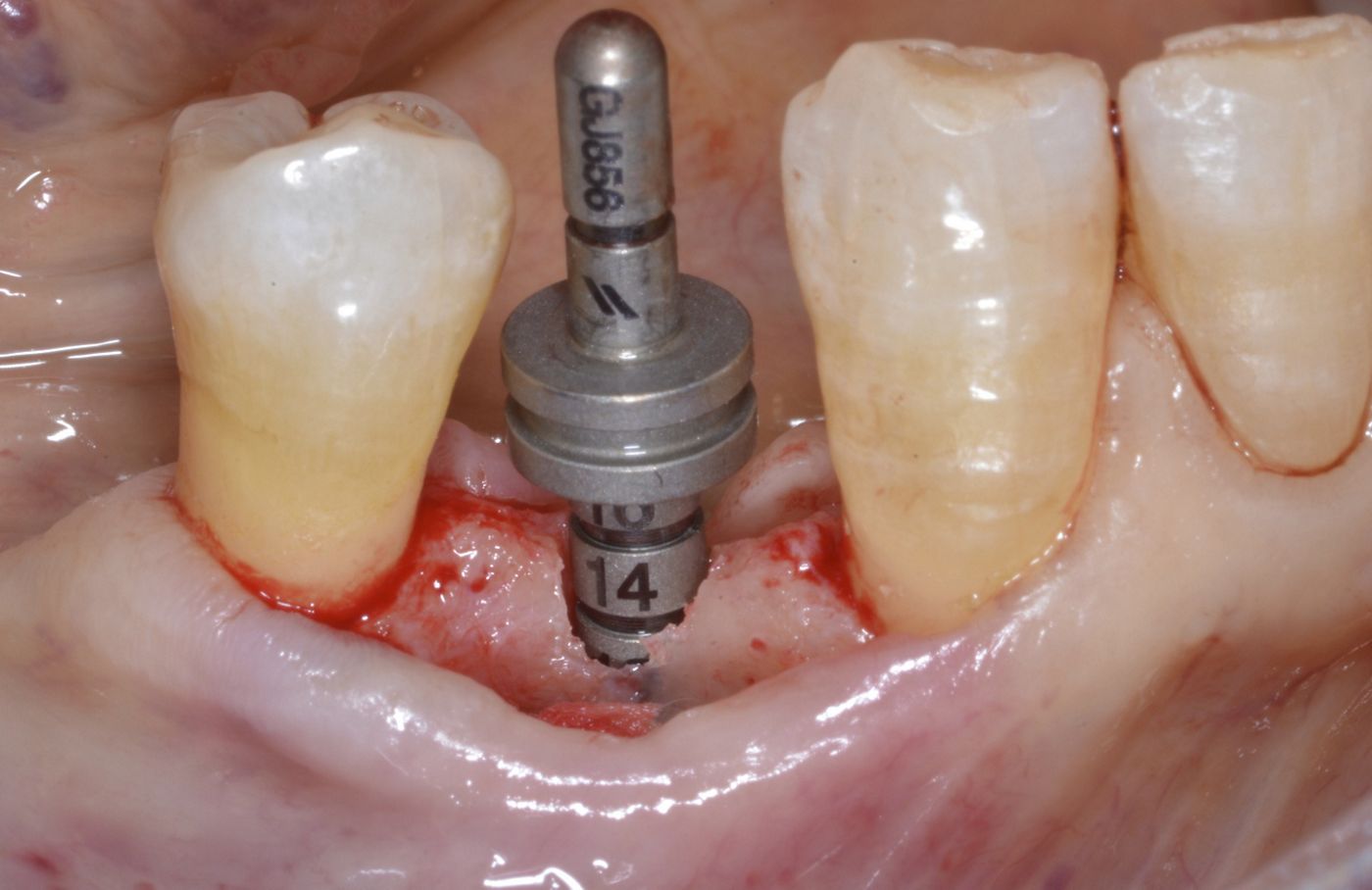
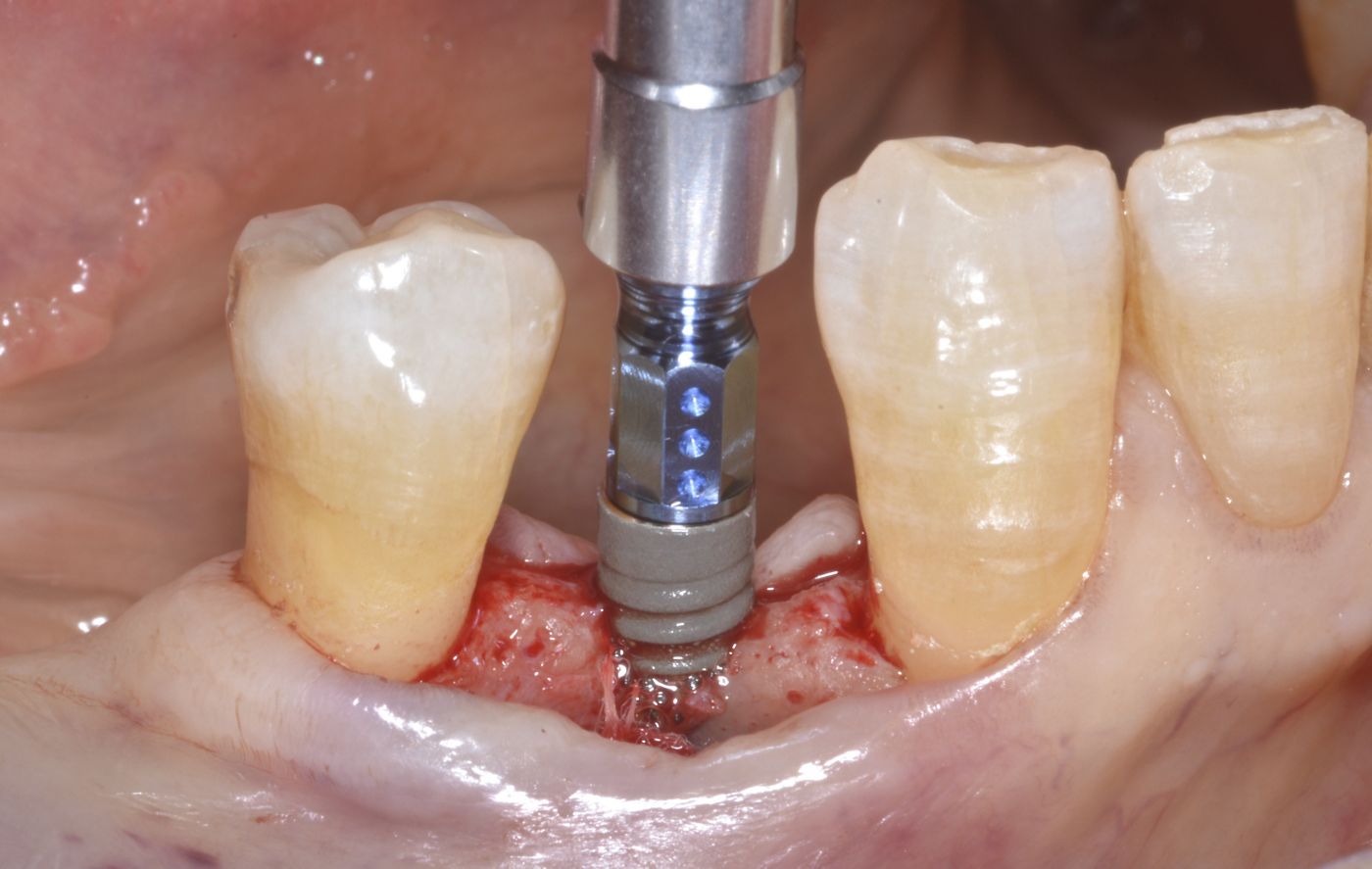
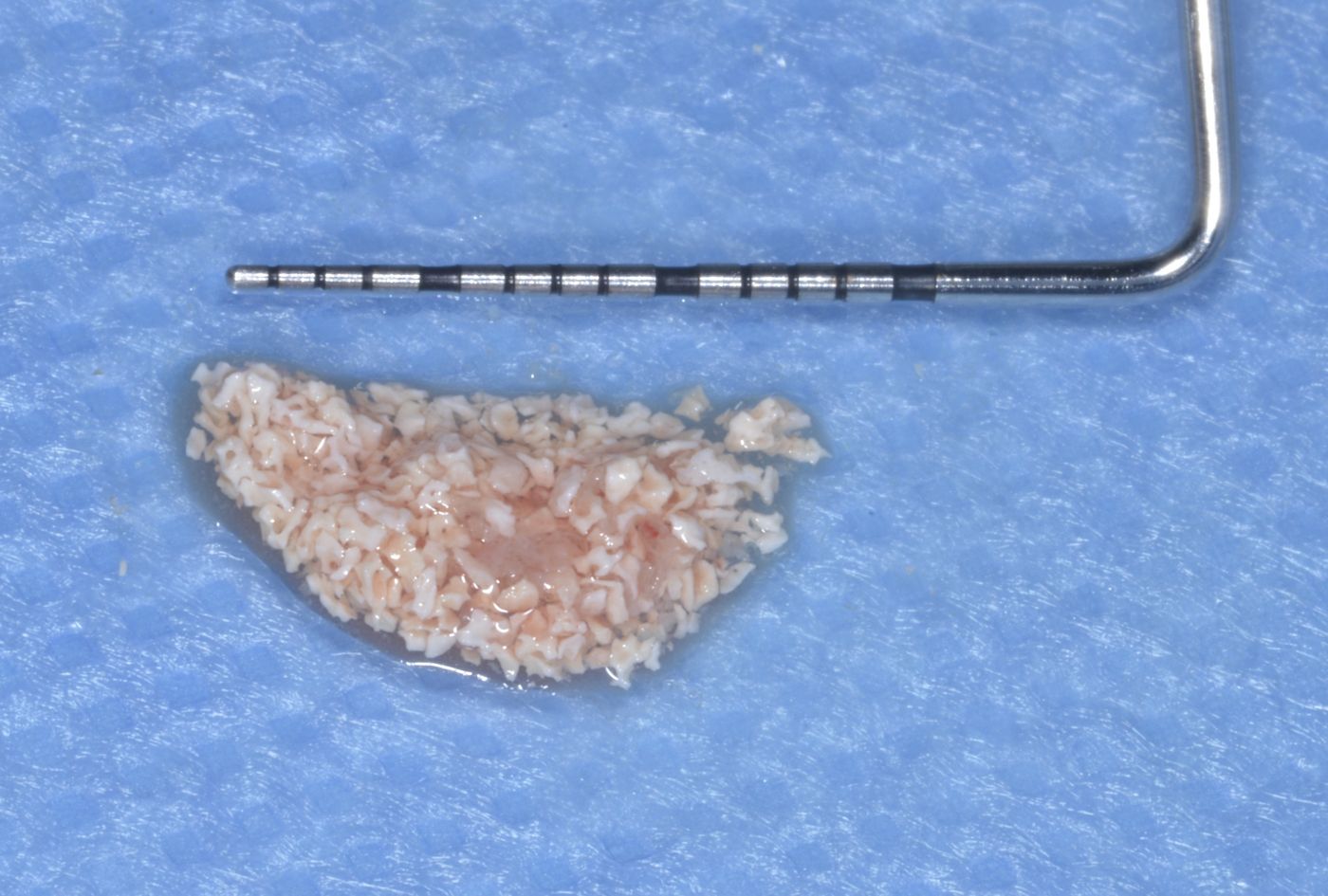
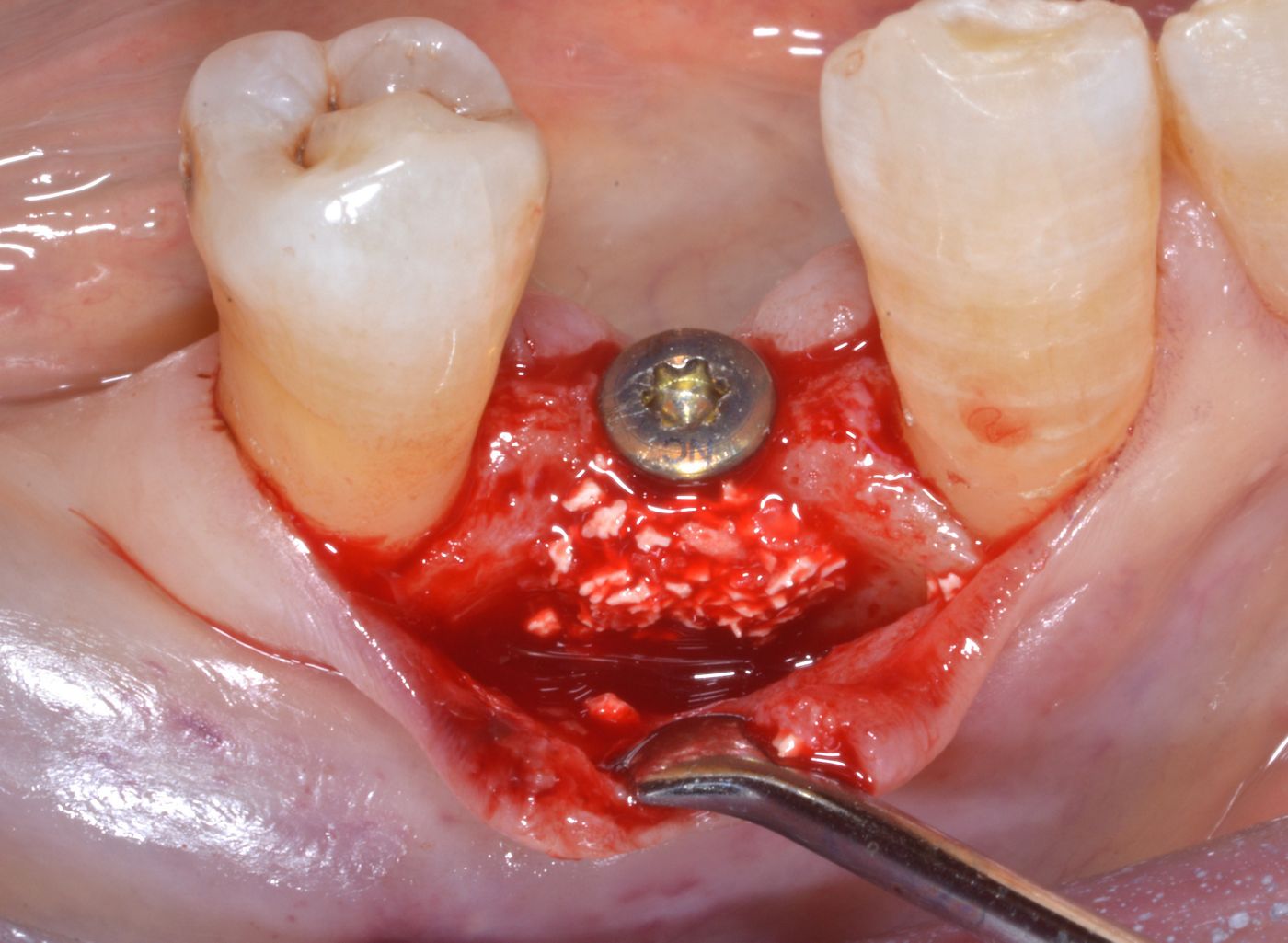
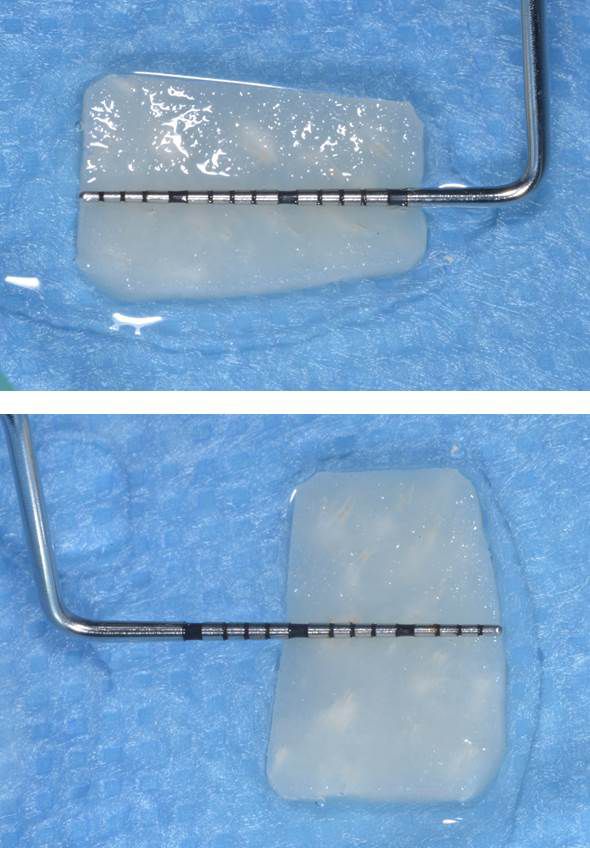
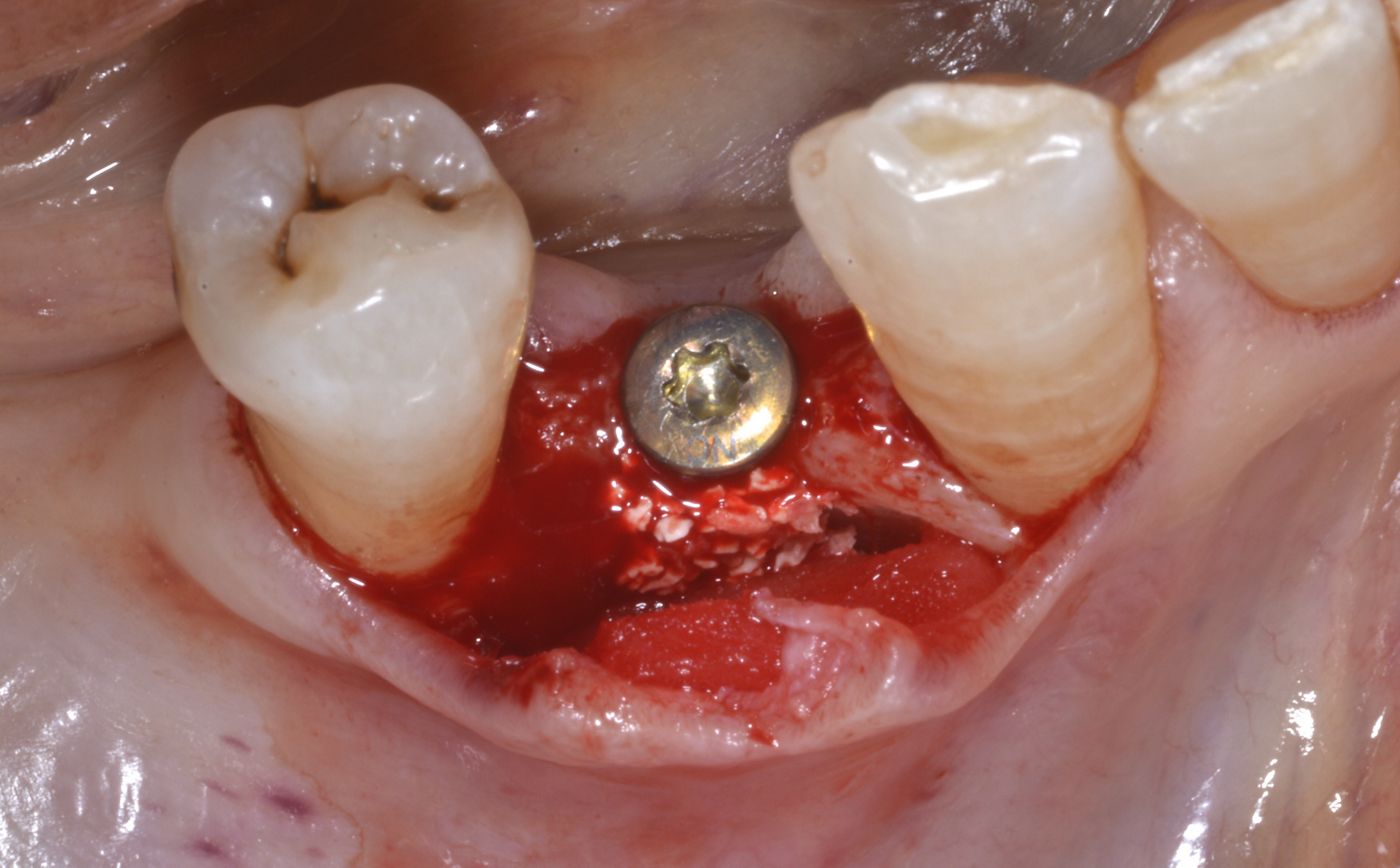
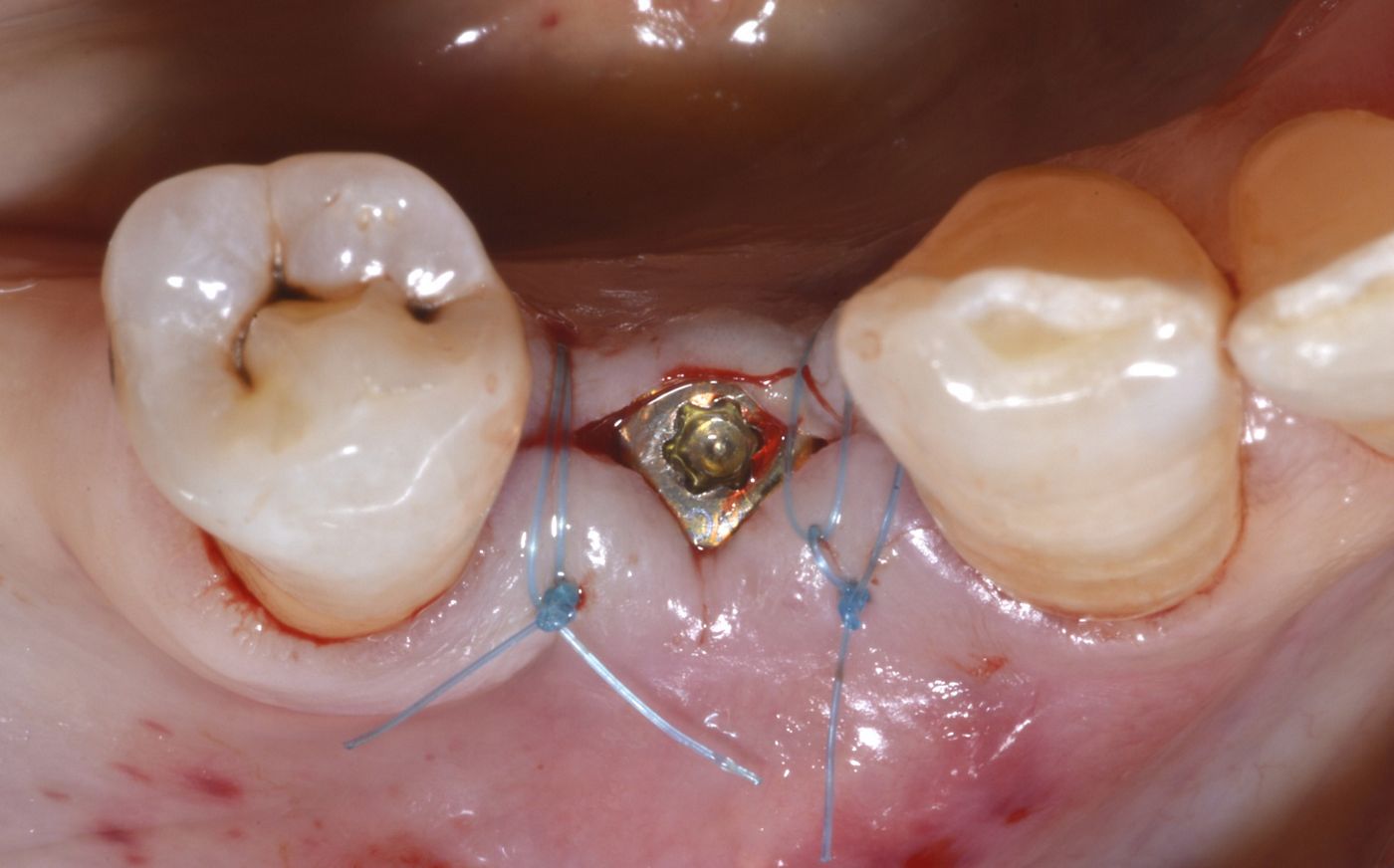
L'intera procedura chirurgica è stata eseguita in anestesia locale. Un'incisione paramarginale è stata praticata per ottenere un lembo mucoperiostale a tutto spessore minimo. La fresatura è stata eseguita con punte piezochirurgiche in combinazione con fresa calibrata per l'inserimento di un impianto Straumann® BL ⌀ 3,3 mm SLActive® conformemente alle istruzioni dei produttori. È stata usata una mascherina tradizionale non guidata. Il sito chirurgico è stato preparato a bassa velocità in modo da poter raccogliere i residui di osso autologo per la tecnica con osso autologo recuperato. Il mucoperiostio è stato ripiegato e l'impianto Straumann® BL (Roxolid®, SLActive® 3,3 mm/14 mm) è stato introdotto nel sito 44 (Fig. 4 — 8). botiss cerabone® , mischiato all'osso autologo della paziente è stato usato per l'innesto della parete vestibolare dell'osso. (Fig. 9, 10). L'innesto orizzontale del tessuto molle è stato eseguito con mucoderm® (Fig. 11, 12). Successivamente, è stata applicata una cappetta di guarigione e il sito è stato adeguatamente suturato con suture monofilamento non assorbibili (Fig. 13). La guarigione è avvenuta senza problemi e le suture sono state rimosse una settimana dopo l'intervento (Fig. 14, 15).
Protesi
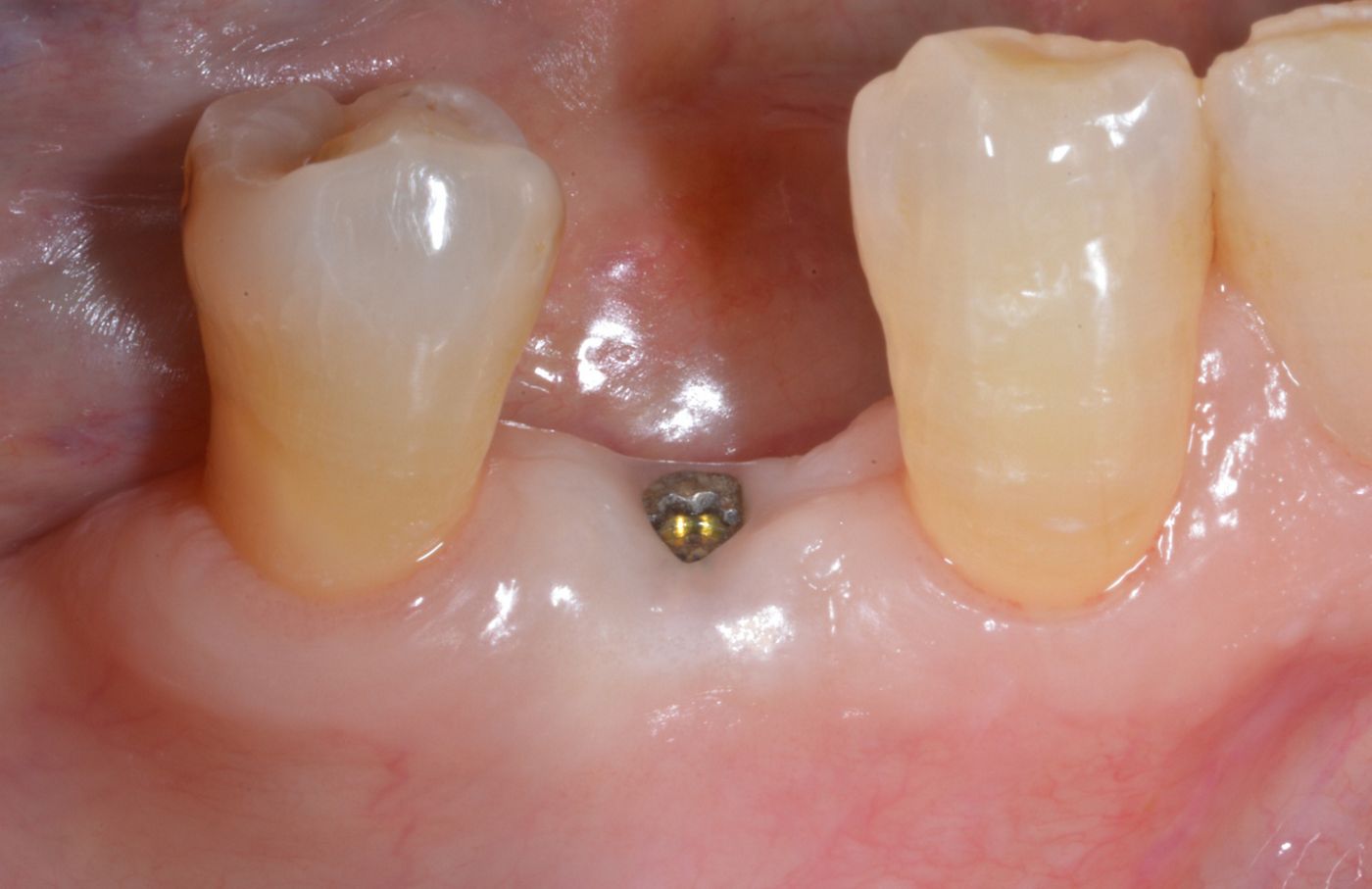
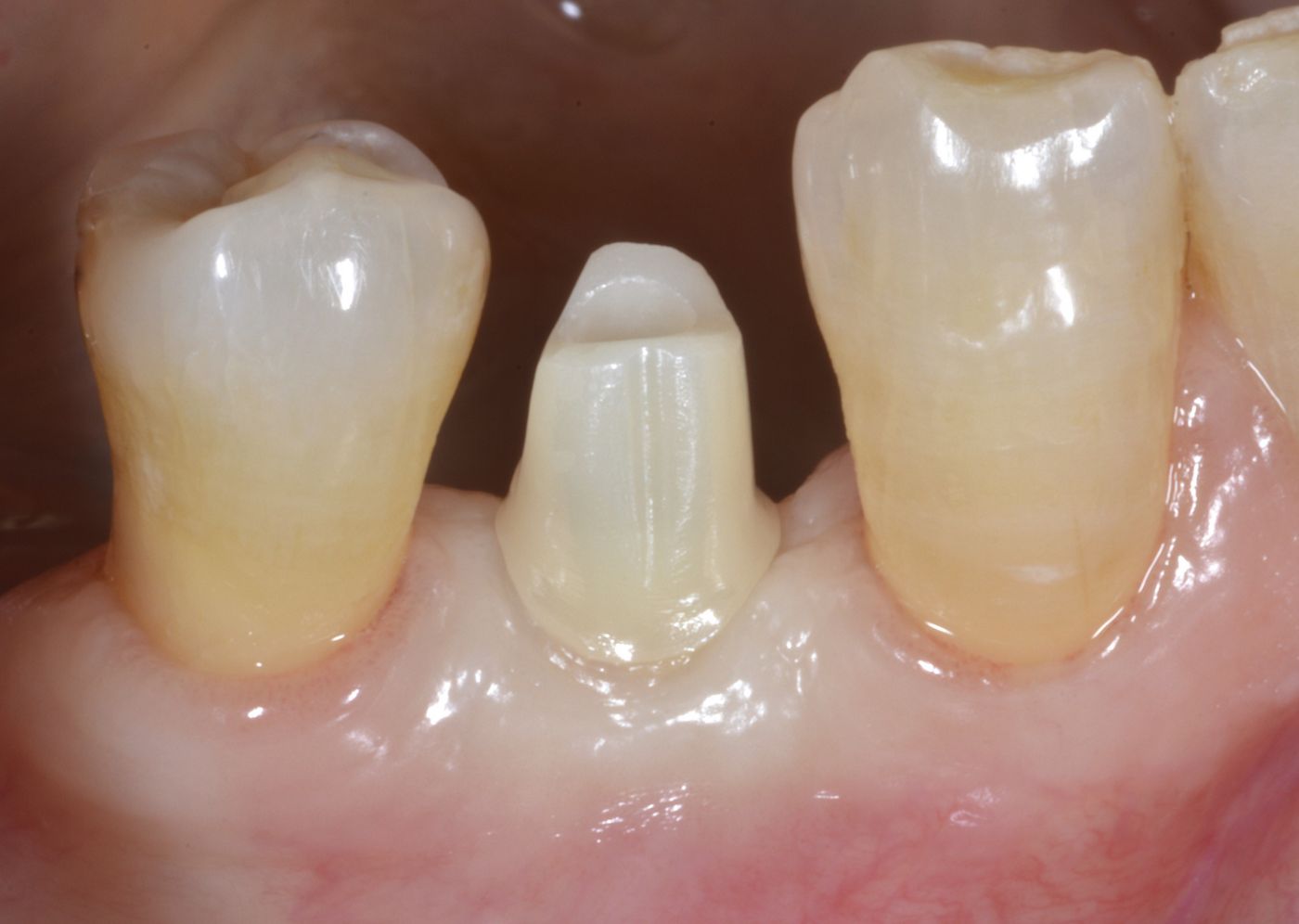
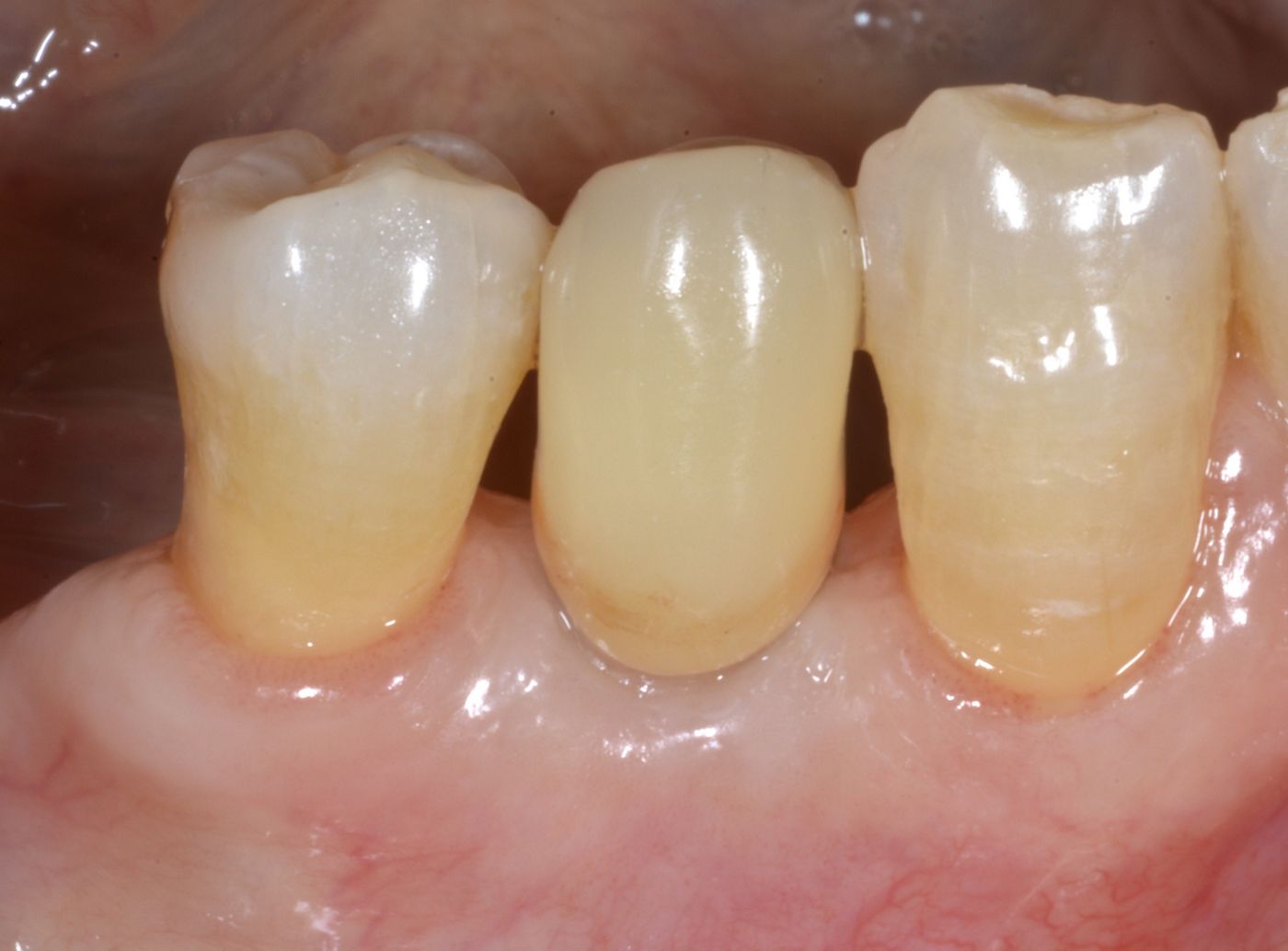
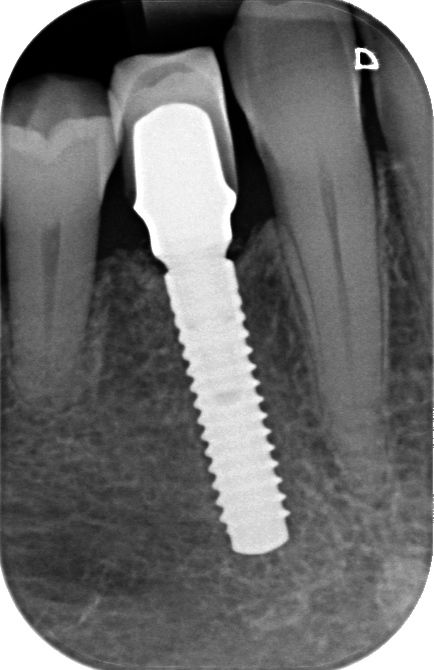
Dopo due mesi di guarigione dei tessuti molli e duri (Fig. 16, 17), i tessuti molli intorno alla componente secondaria dell'impianto erano sani e il profilo vestibolare era stato mantenuto (Fig. 18, 19). Successivamente è stata presa l'impronta (approccio convenzionale con materiale per impronta morbido) ed è stata progettata una corona personalizzata in zirconia monocristallina ceramizzata su componente secondaria Straumann® Variobase®, usando il software di progettazione per componenti secondarie (Fig. 20, 21), che è poi stata realizzata e cementata (Fig. 22 — 26).
Risultati finali
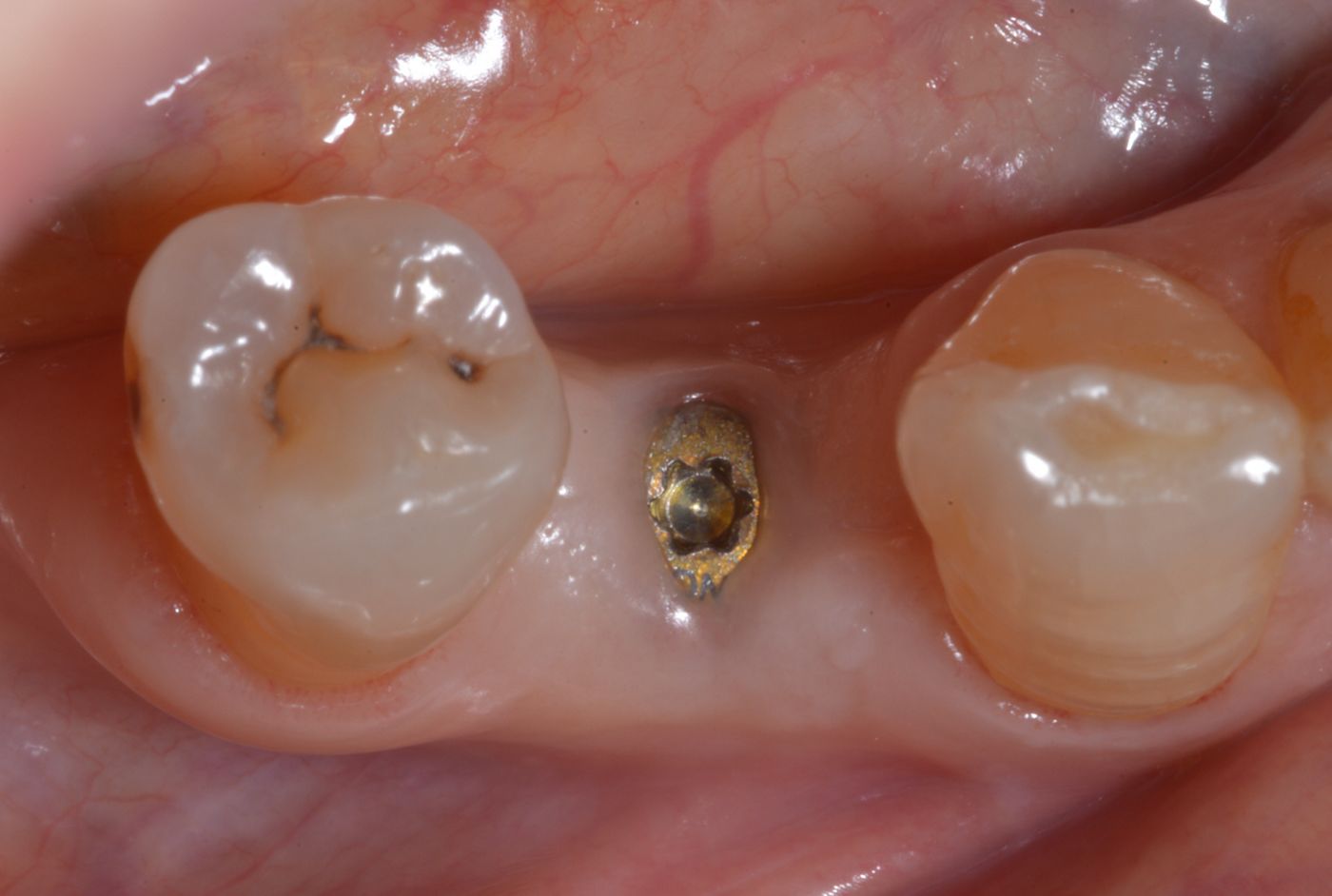
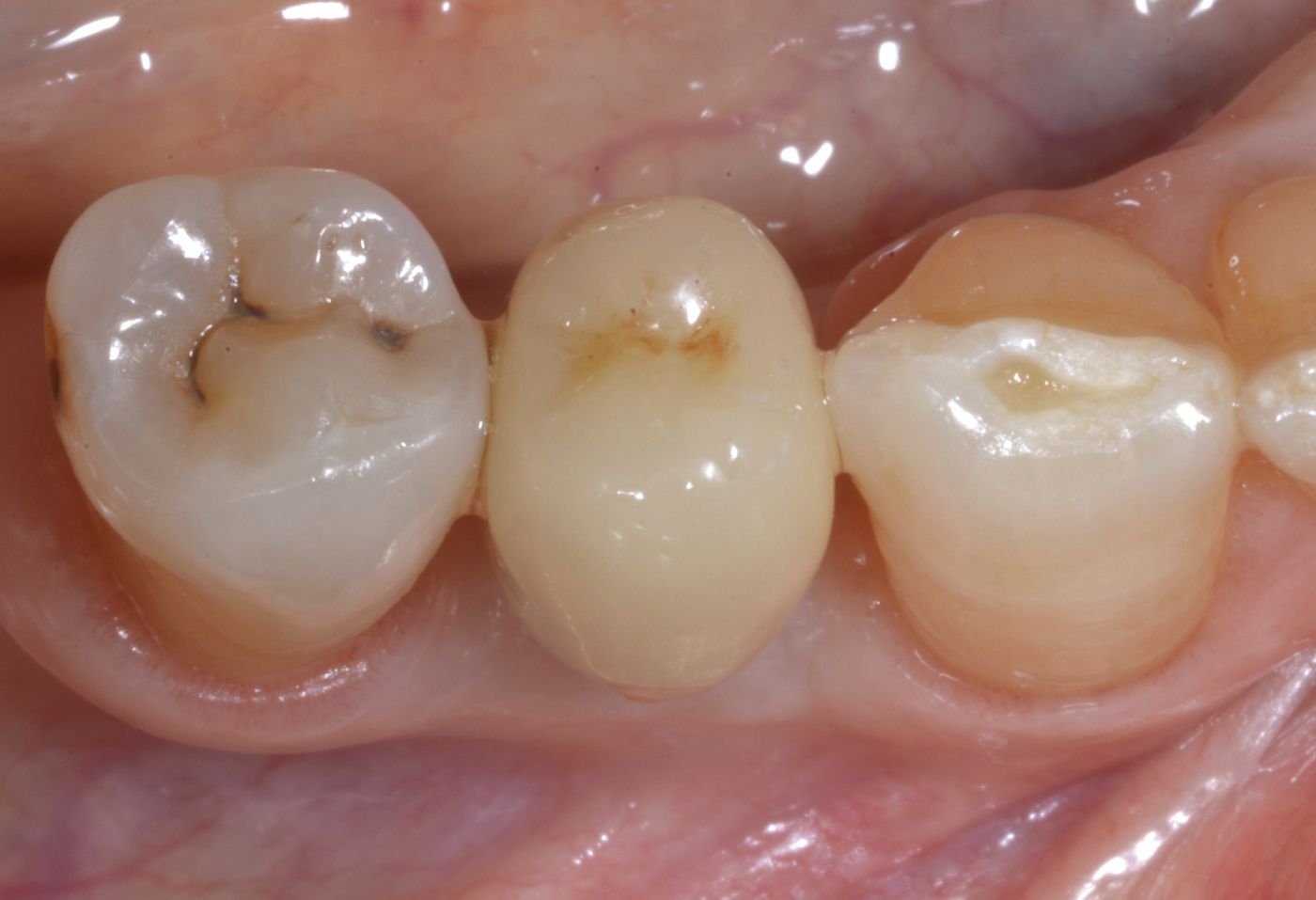
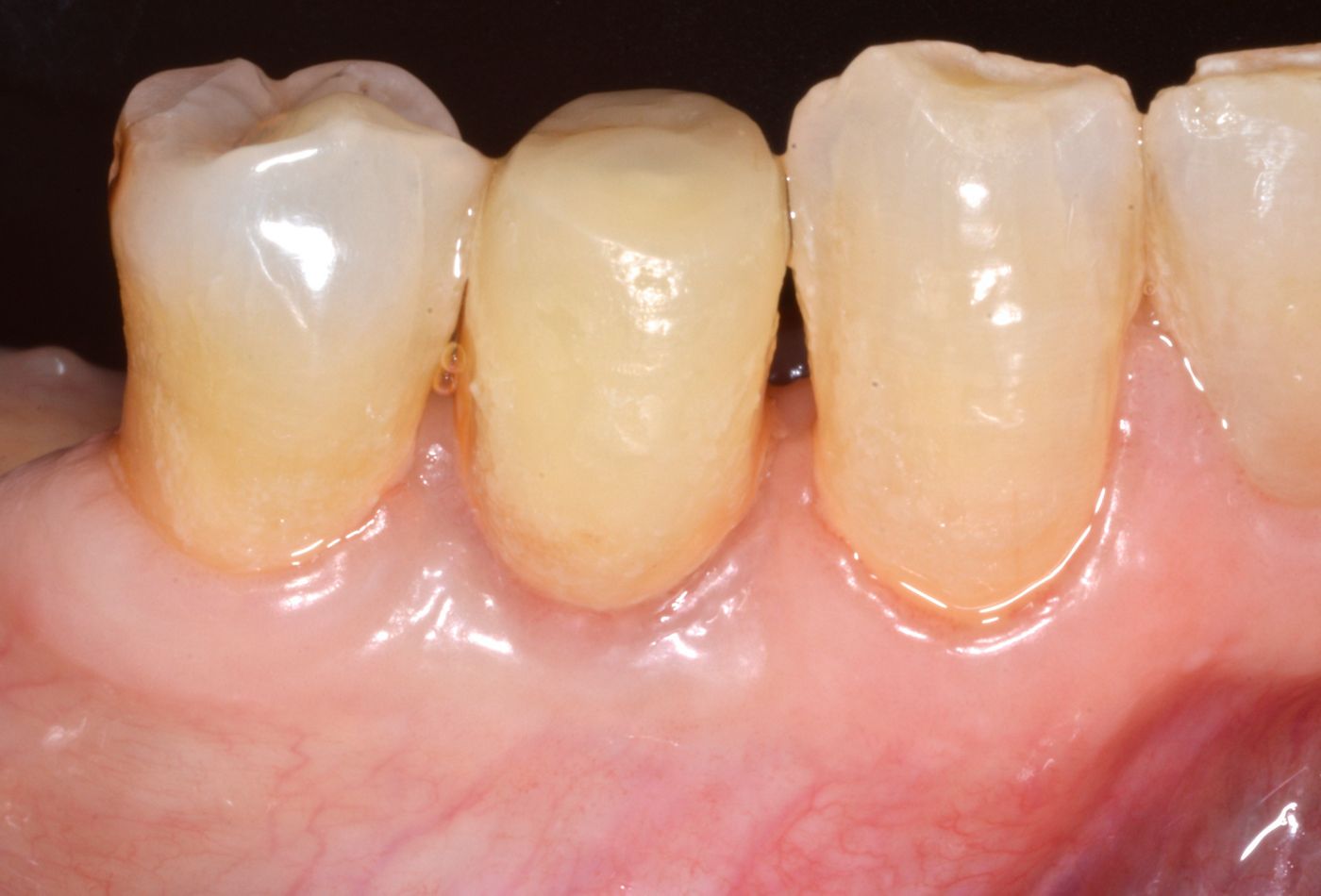
Dopo un follow-up di un anno (Fig. 27) e di due anni (Fig. 28 — 31) la situazione clinica era stabile. Non sono state evidenziate complicanze biologiche o tecniche. La valutazione clinica ha mostrato posizione e volume stabili dei tessuti duri e di quelli molli. Il risultato è stata una ricostruzione completa del difetto orizzontale del tessuto. L'intera terapia è stata correttamente pianificata e gli interventi chirurgici e protesici eseguiti accuratamente. Il risultato protesico finale è stato molto soddisfacente. La paziente era molto soddisfatta dei risultati ottenuti con la chirurgia in un solo passaggio con protocollo mininvasivo.