Seit 1997 besitze diese Implantate eine SLA® Oberfläche, seit 1999 eine synOcta® Sekundärteilverbindung. Sie entsprechen im Kern dem Straumann® Tissue Level Implantatsystem, das heute auf dem Markt ist. Seit 2005 sind diese Implantate optional mit einer SLActive® Oberfläche erhältlich, die selbst bei kompromittierten Patient/innen nachweislich die Osseointegration beschleunigt. Seit 2009 werden alle diese Implantate aus der hochfesten Titan-Zirkonium-Legierung Roxolid® hergestellt.

Die Straumann® Tissue Level Implantatlinie
Dieses legendäre Implantat wurde für einstufige chirurgische Protokolle entwickelt, um die Handhabung zu vereinfachen und die Behandlungskomplexität zu reduzieren.
Die Grundlagenforschung für die erste Tissue Level Generation wurde von einer Gruppe von Wissenschaftlern unter der Leitung des Schweizer Zahnarztes Prof. Dr. André Schroeder (Universität Bern, Schweiz) durchgeführt. Neben Per-Ingvar Brånemark war André Schroeder einer der Väter der modernen intraoralen Osseointegration2. Einer von Schroeders Wissenschaftlern zu jener Zeit, Prof. Dr. Daniel Buser, war an der Entwicklung des ITI Bonefit® Implantatsystems beteiligt und der erste klinische Anwender dieses Systems, das in das moderne Tissue Level Konzept mündete.
Klinisches Konzept
Von Beginn an waren das zweiteilige ITI Bonefit® Implantat ebenso wie die heutigen Straumann® Tissue Level Implantate für ein einstufiges chirurgisches Protokoll konzipiert. Dieses Protokoll beinhaltet eine transgingivale Einheilung und eliminiert damit die Notwendigkeit eines zweiten chirurgischen Eingriffs zur Freilegung der Implantatschulter. Das im Vergleich mit Bone Level Implantaten deutlich einfachere Abformungsverfahren und die einfachere Handhabung der Einheilkappen, Sekundärteile und prothetischen Suprastrukturen erleichtern die Anwendung in der täglichen klinischen Praxis. Zusätzlich spart das Protokoll Zeit und reduziert die Komplexität der chirurgischen und prothetischen Verfahren.
Stabile periimplantäre Gewebe – minimalinvasives Verfahren
Das Straumann® TLX Implantatsystem wurde für stabile periimplantäre Gewebe und minimalinvasive chirurgische Verfahren entwickelt, einschliesslich Implantatbehandlungen ohne Augmentationsverfahren.

Sie möchten stets auf dem Laufenden sein?
youTooth.com ist DIE PLATTFORM FÜR DIE DENTALBRANCHE – abonnieren Sie jetzt unseren Newsletter und lesen Sie jeden Monat alle Neuigkeiten sowie Wissenswertes aus der Welt der modernen Zahnmedizin.
Ein weiterer wichtiger Aspekt des originalen Straumann® Tissue Level Implantatsystems ist sein biomimetisches Design. Beim TL Implantat Standard geht das enossale Implantatgewinde in eine maschinierte transgingivale Halspartie über. Diese Halspartie hat eine Höhe von 2,8 mm (Standard Implantate), was in etwa der mittleren biologischen Breite der natürlichen Zähne3,4 entspricht. Dank dieses Designs liegt der unvermeidliche Mikrospalt zwischen der Implantatschulter und dem Sekundärteil oder der Restauration auf Weichgewebeniveau und wurde damit weg vom Knochen verlagert. Darüber hinaus vereinfacht die glatte Oberfläche des transgingivalen Implantathalses die effektive Durchführung von Hygienemassnahmen und trägt dazu bei, das Risiko für periimplantäre Infektionen und Erkrankungen zu verringern (siehe nächster Abschnitt).5 Nach Professor Buser sollte die mikroraue (SLA®/SLActive®) Oberfläche des Implantats nach dem Knochenumbau während des Osseointegrationsprozesses vollständig mit gesundem Knochengewebe bedeckt sein. Dies gilt für in nativen als auch in augmentierten Knochen gesetzte Implantate und ist eine wichtige Voraussetzung für die langfristige Stabilität der periimplantären Gewebe.
Wissenschaftliche Dokumentation
Nach dem Tissue Level Konzept gesetzte Straumann® Implantate blicken auf mehr als 35 Jahre der klinischen Anwendung zurück und gehören zu den am besten dokumentierten Implantaten auf dem Markt. Über einen Nachbeobachtungszeitraum von 10 Jahren haben klinische Studien hohe Erfolgsraten von bis zu 98,8 % aufgezeigt.6 Diese Erfolgsraten wurden in universitären Studien sowie in Praxis-basierten Studien mit bis zu 4.591 Implantaten in der Nachbeobachtung erreicht.6-10 Die Implantate haben sich in zahlreichen Indikationen bewährt, darunter z. B. Full-Arch-Rehabilitationen im Oberkiefer.

Expertenstatus erreichen
Das Straumann® TLX Implantatsystem stützt sich auf eine solide Datenbasis aus wissenschaftlichen Studien und eine breite Auswahl an Schulungsressourcen zum TLX Konzept.
In einer gross angelegten unabhängigen Studie hatten Straumann® Implantate mit einer SLA® Oberfläche gegenüber zweiteiligen Bone Level Implantaten anderer gut dokumentierter Marken darüber hinaus das niedrigste Odds Ratio* für frühen Implantatverlust (Abb. 3).12 Ausserdem hatten sie im Vergleich mit Bone Level Implantaten ein signifikant niedrigeres Odds Ratio für die Entwicklung von Periimplantitis nach 9 Jahren.5 Dieser Aspekt könnte insbesondere für Patient/innen mit Parodontitis in der Vorgeschichte von Relevanz sein.
Alle der genannten Ergebnisse unterstreichen die hohe Vorhersagbarkeit von Implantatbehandlungen mit dem von Straumann® entwickelten Tissue Level Konzept.
* biometrisches Risikomass zur Beschreibung der Stärke des Zusammenhangs zwischen zwei Ereignissen (Faktoren)
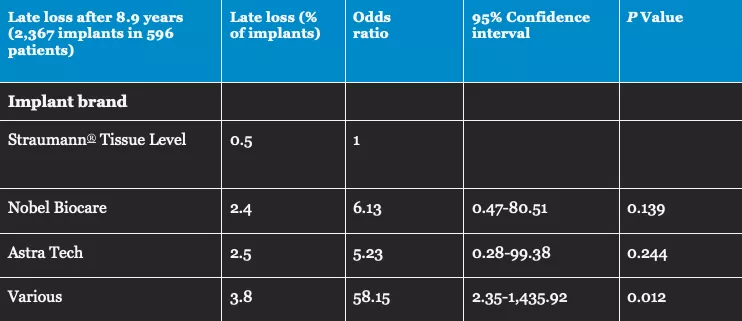
Fig. 3: Percentage and odds ratio (risk measure) for late loss of Straumann® Tissue Level implants (A), in comparison with other well-documented bone level implant brands (B: Nobel Biocare, C: Astra Tech), and various less well-documented brands (D) (12). Based on a total of more than 2,300 implants placed and followed-up in Swedish dental clinics, late loss after 9 years was between 5 and 6 times less likely for Straumann® Tissue Level implants in comparison with bone level implants in groups B and C.
| Später Implantatverlust nach 8,9 Jahren (2.367 Implantate und 596 Patient/innen) | Später Verlust (% Implantate) |
Odds Ratio | 95 % Konfidenzintervall | p-Wert |
| Implantatmarke | ||||
| Straumann® Tissue Level | 0,5 | 1 | ||
| Nobel Biocare | 2,4 | 6,13 | 0,47-80,51 |
0,139 |
| Astra Tech | 2,5 | 5,23 | 0,28-99,38 |
0,244 |
| Verschiedene | 3,8 | 58,15 | 2,35-1.435,92 | 0,012 |
Erfahren Sie mehr über das Potenzial des Straumann® TLX Implantatsystems:
- Was internationale Experten über das neue Straumann® TLX Implantatsystem sagen
- Optimiert für nichtaugmentative Implantatbehandlungen im Seitenzahnbereich – stabile periimplantäre Gewebe plus minimalinvasives chirurgisches Verfahren
- Speziell für Sofortversorgungsprotokolle: Solides biologisches Konzept trifft auf digitale Effizienz
- Straumann® TLX Implantatsystem:Expertenstatus erreichen
